Definição e importância do problema
A afecção designada classicamente por Molluscum contagiosum ou “molusco contagioso” é uma doença benigna, autolimitada, de distribuição mundial, causada pela infecção de queratinócitos por um vírus DNA da família Poxviridae / do género Molluscipoxvirus. Trata-se duma proliferação tumoral em que a epiderme se hipertrofia e hiperplasia.
Com especificidade para células humanas, não se torna possível cultivá-lo em ovo ou culturas de tecidos. Trata-se da infecção vírica cutânea mais frequente em crianças, principalmente antes dos 10 anos de idade.
Com elevada contagiosidade, e surgindo frequentemente em pequenas epidemias, a transmissão da doença ocorre directamente, através do contacto pele – pele, ou indirectamente, através do contacto com objectos contaminados, sendo que as crianças que frequentam piscinas têm maior probabilidade de contágio. A transmissão é favorecida pelo calor, humidade ambiental e precárias condições de higiene. O período de incubação é variável desde 2 semanas a 6 meses.
Algumas séries apontam para prevalências da ordem de 30% da população em geral, podendo ultrapassar 70% na população seropositiva para VIH (vírus da imunodeficiência humana).
Manifestações clínicas
As lesões da afecção surgem como pequenas pápulas esferóides e umbilicadas, inicialmente com 1-5 mm, da cor da pele, rosadas, ou cor branca-pérola, de superfície brilhante ou translúcidas. Em número variável, e mais frequentes nos casos de dermite atópica), podem aumentar gradualmente de dimensões (por vezes até 5-20 mm ou >) e de número (havendo casos descritos referindo cerca de 100). Novas lesões podem surgir em simultâneo, pelo que, frequentemente, podem ser observadas lesões de dimensões variáveis.
A distribuição das lesões é irregular, podendo aparecer em qualquer local do tegumento. No entanto, nas crianças as localizações mais frequentes são as áreas de atrito, como regiões cervical, face, axilar, tronco e extremidades. Embora as lesões com localização anogenital sejam menos frequentes em crianças, podem corresponder a auto-inoculação, sem que indiciem transmissão sexual. (Figuras 1, 2 e 3) (NIHDE)
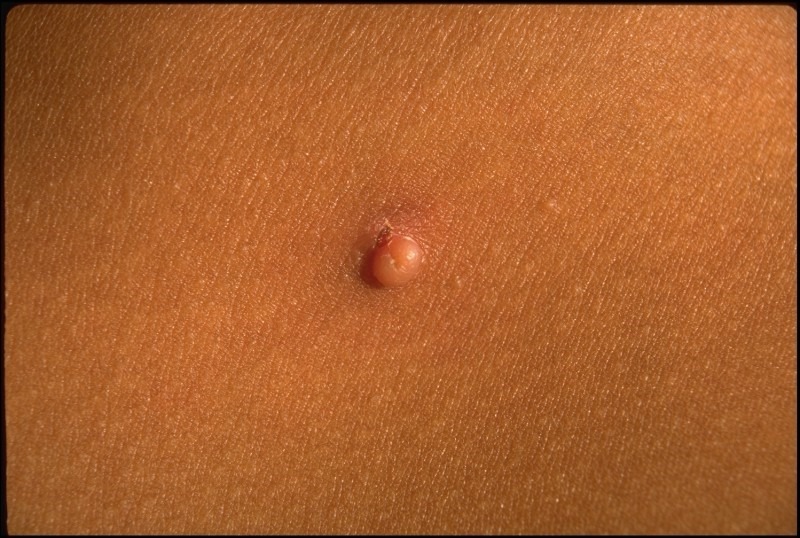
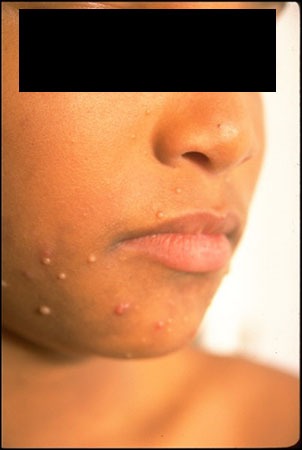
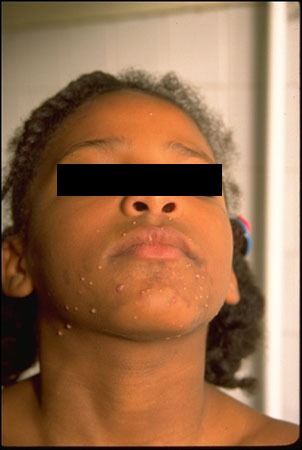
FIGURA 1. Pequena pápula esferóide e umbilicada (NIHDE)
FIGURAS 2 e 3. Pequenas pápulas esferóides umbilicadas da cor da pele (NIHDE)
Em geral as lesões desaparecem espontaneamente no período de um ano.
Diagnóstico
O diagnóstico é clínico na grande maioria dos casos. Em circunstâncias especiais poderá fazer-se o diagnóstico diferencial com verrugas vulgares. Nos doentes seropositivos para o VIH (situação hoje mais rara e, em princípio excluída pela história clínica), é importante o diagnóstico diferencial com criptococose, infecção que assume aspectos clínicos muito semelhantes.
Uma manobra útil no diagnóstico diferencial consiste em espremer uma lesão, com pinça: se esta manobra produzir a expulsão de uma massa esbranquiçada, confirma-se o diagnóstico de molusco contagioso. A referida massa – o corpo do molusco – é constituída por elementos que distendem as células – (corpo de inclusão citoplásmico, com 20-30μ), os quais são agregados de partículas – vírus.
Raramente é necessária biópsia cutânea.
Na dúvida de diagnóstico pode proceder-se a uma manobra útil, que consiste em espremer a lesão com uma pinça. Se esta manobra produzir expulsão de uma massa esbranquiçada confirma-se o diagnóstico de molusco contagioso.
Complicações
Eritema e alterações eczematiformes podem surgir em torno das lesões – “Dermite associada a molusco“, traduzindo uma provável resposta imune do hospedeiro a infecção.
O molusco contagioso pode ser muito pruriginoso. O acto de coçar pode servir como meio de auto-inoculação e favorecer a impetiginização das lesões.
Reiterando o que foi dito antes, os doentes com dermite atópica são mais susceptíveis à aquisição de infecção e/ou desenvolvimento de complicações.
Tratamento
É da máxima importância tranquilizar os pais e informá-los de que se trata de uma doença benigna, auto-limitada, cujo tempo de resolução espontânea é variável (3-12 meses).
A evicção de traumatismos e do acto de coçar são fundamentais para evitar a disseminação e auto-inoculação.
A decisão de tratamento deve ser individualizada. A escolha do tratamento tópico deve ser o mais inócua possível. Desta forma, a opção inicial deve incidir em métodos químicos de tratamento (hidróxido de potássio a 5% ou 10%), evitando os físicos (curetagem, criocirurgia, laser CO2), mais traumáticos, com necessidade de anestesia local.
BIBLIOGRAFIA
Bolognia J, Jorizzo J, Schaffer J (eds). Dermatology. Philadelphia: Elsevier, 2016
Burns T, Brethnach S, Cox N (eds). Rook´s Textbook of Dermatology. Oxford: Blackwell, 2004
Cochito M, Trindade F, Paris FR, et al. Terapêutica Dermatológica em Ambulatório. Lisboa: Lidel, 2007
Darmstad GL, Dinulus JG. Neonatal skin care. Pediatr Clin North Am 2000; 47: 757- 482
Guerra-Rodrigo F, Gomes MAM, et al. Dermatologia. Lisboa: Fundação Calouste Gulbenkian, 2010
Habif TP. Clinical Dermatology. Philadelphia: Elsevier, 2015
Kliegman RM, Stanton BF, StGeme JW, Schor NF (eds). Nelson Textbook of Pediatrics. Philadelphia: Elsevier, 2015
Moro M, Málaga S, Madero L (eds). Cruz Tratado de Pediatria. Madrid: Panamericana, 2015
Paller AS, Mancini AJ (eds). Hurwitz Clinical Pediatric Dermatology. Philadelphia: Elsevier, 2016
Silverberg NB. Warts and molluscum contagiosum in children. Adv Dermatol 2004; 20: 23-73
Sladden MJ, Johnston GA. Common skin infections in children. BMJ 2004; 329: 95-99
Weston WL, Lane AT, Morelli JG. Color Textbook of Pediatric Dermatology. Philadelphia: Mosby Elsevier, 2007