Definição e importância do problema
A acne (palavra derivada do grego significando eflorescência) é, tal como a dermite seborreica, uma doença das glândulas sebáceas). Trata-se duma dermatose inflamatória crónica, multifactorial, que envolve a unidade pilossebácea. Caracteriza-se por acentuado polimorfismo clínico: comedões (abertos e fechados), pápulas, pústulas, nódulos, quistos e cicatrizes. As lesões localizam-se predominantemente na face, dorso superior e face anterior do tórax (áreas ricas em unidades pilossebáceas). (ver adiante o Glossário)
No que respeita à nomenclatura, são consideradas duas situações: acne propriamente dita (mais frequente e, como tal, mais importante na prática clínica) e erupções acneiformes (em regra precipitadas por agentes externos nos quais se incluem os medicamentos).
A acne vulgar é uma doença muito comum, sobretudo em adolescentes, afectando cerca de 85% da população desta faixa etária. No entanto, pode ser observada na pré-puberdade e em adultos. O impacte psicossocial da acne é enorme. A maioria dos doentes tem baixa autoestima, elevados índices de depressão e ansiedade. Após o seu reconhecimento, impõe-se um tratamento adequado, o mais precocemente possível, por forma a evitar cicatrizes como sequelas.
Etiopatogénese
Na etiopatogénese da acne há a considerar quatro factores interdependentes:
- Excesso de produção sebácea;
- Alteração da queratinização dos folículos;
- Colonização dos ductos pilossebáceos por bactérias lipofílicas, com especial ênfase para a proliferação de Propionibacterium acnes;
- Libertação de mediadores inflamatórios.
Recorda-se que a superfície cutânea lipídica, designada por filme lipídico, é composta por mistura de sebo, produto de secreção das glândulas sebáceas, e de lípidos derivados da desintegração das células epidérmicas durante o processo de queratinização.
Vários estudos têm demonstrado que a primeira etapa no processo de desenvolvimento da acne está relacionada com o excesso de produção sebácea. Isto deve-se à estimulação das glândulas sebáceas e dos corneócitos foliculares pelos androgénios, como DHT (De-hidrotestosterona) e testosterona.
A testosterona é o androgénio mais importante na acne por actuar simultaneamente na proliferação das glândulas sebáceas e na lipogénese.
A estimulação hormonal é mais marcada na puberdade, levando a formação de comedões, pápulas e pústulas. O grau de acne comedónica em mulheres em idade pré-pubertária correlaciona-se com os níveis de DHEAS (De-hidroepiandrosterona). Praticamente em simultâneo, verifica-se aumento da proliferação dos queratinócitos, com diminuição da descamação, e consequente obstrução da unidade pilossebácea. À medida que o sebo e a queratina se acumulam no microcomedão, desenvolvem-se comedões abertos e fechados, clinicamente visíveis.
P. acnes é um microrganismo anaeróbio presente nas lesões de acne. A presença deste agente promove a inflamação e a activação da resposta imunológica por uma série de mecanismos, nomeadamente através da estimulação de mediadores pró-inflamatórios que se difundem pela parede folicular. O referido agente P acnes activa receptores de monócitos e neutrófilos que, por sua vez, vão levar a produção de múltiplas citocinas pró-inflamatórias (IL-12. IL-8 e TNF).
Igualmente parece ser importante a acção de P. acnes sobre os triglicéridos do sebo, de que resultam ácidos gordos que exercem quimiotaxia sobre células inflamatórias com invasão e subsequente acção patogénica sobre as estruturas foliculares.
Vários estudos têm sugerido que alguns pacientes evidenciam hipersensibilidade à bactéria P. acnes, o que pode justificar a variabilidade na manifestação quanto a lesões inflamatórias, de indivíduo para indivíduo.
As citocinas produzidas pelas células CD4+ e por macrófagos endoteliais que regulam a produção de mediadores inflamatórios (VCAM-1 ou molécula de adesão à parede vascular, e ICAM-1 ou molécula de adesão intercelular) localizam-se em torno da unidade pilossebácea. Estas alterações favorecem a retenção de queratina e de sebo no folículo, perpetuando o mecanismo fisiopatológico da acne.
Outros mediadores / receptores, incluindo a hormona de crescimento e o factor de crescimento de insulina (IGF), também regulam a produção da glândula sebácea, podendo, desta forma, contribuir para o desenvolvimento da afecção. Por outro lado, a glândula sebácea actua como órgão neuroendócrino-inflamatório que é activado via hormona libertadora de corticotrofina em resposta ao estresse. O aumento da De-hidroepiandrosterona sérica pode estar associada à presença de acne na síndroma do ovário poliquístico.
No âmbito deste ciclo complexo de eventos fisiopatológicos, importa ainda relevar certos factos, decorrentes da investigação:
- havendo antecedentes familiares da afecção, duplica o risco de desenvolvimento da mesma;
- a acne surge mais precocemente em doentes do sexo feminino, embora afecte mais frequentemente doentes do sexo masculino;
- o tabagismo agrava a acne, sobretudo os casos de acne grave;
- a utilização de cosméticos oleosos, oclusivos e vestuário apertado, podem agravar/ induzir aparecimento da doença;
- em doentes com hirsutismo, irregularidades no período menstrual, e com desenvolvimento precoce das lesões de acne (2-7 anos) deve suspeitar-se de associação com doenças do foro hiperandrogénico;
- alguns fármacos, como antiepiléticos e antineoplásicos, podem estar associados ao aparecimento de acne;
- não está provada, dum modo geral, a associação entre tipo de regime alimentar e desenvolvimento da acne (apenas num estudo se verificou possível associação com ingestão de lacticínios.
Manifestações clínicas
A acne vulgar, caracterizada por grande polimorfismo, atinge os locais com mais abundância em glândulas sebáceas: face e tronco superior; não se acompanha de sintomas sistémicos. Os comedões fechados e abertos, geralmente representam a fase inicial da doença. Os comedões fechados traduzem-se por pápulas com a cor de pele, não foliculares, portanto, sem eritema; podem ser imperceptíveis, detectados apenas à palpação. Os comedões abertos correspondem a aberturas foliculares preenchidas por queratina, tendo por isso cor mais escura (preto/ castanhos). (Figuras de 1 a 5)
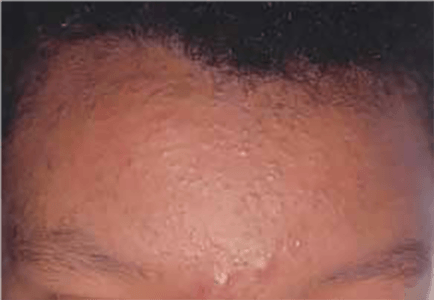
FIGURA 1. Acne comedónica
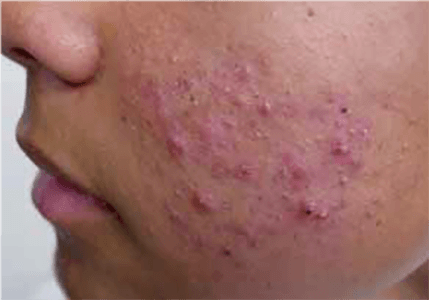
FIGURA 2. Acne pápulo-pustulosa moderada
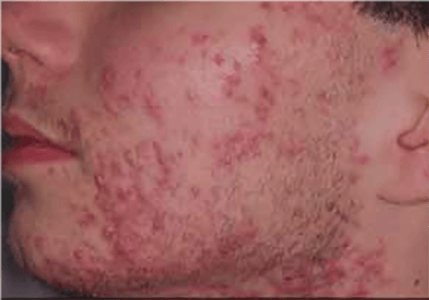
FIGURA 3. Acne pápulo-pustulosa marcadamente inflamatória
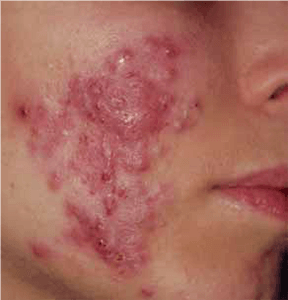
FIGURA 4. Acne nodular grave
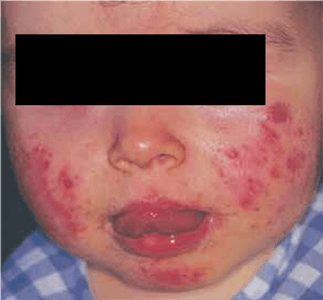
FIGURA 5. Acne infantil (agravada após aplicação tópica de corticóide)
A acne inflamatória inicia-se com o desenvolvimento de comedões, o que leva ao aparecimento de pápulas, pústulas, nódulos e quistos de diferente gravidade. As pápulas eritematosas geralmente têm cerca de 1-5 mm de diâmetro. As pústulas têm uma dimensão semelhante e são constituídas por pus e flora normal. As lesões podem evoluir para formação de nódulos com sinais inflamatórios, e tensos. Os quistos são mais profundos e são preenchidos por pus e fluido sero-hemático.
Em doentes com acne nódulo-quística grave, observa-se a coalescência das lesões, com formação de placas inflamadas. A acne fulminante é uma forma muito rara de acne noduloquística, com repercussões sistémicas: evidenciando aspecto supurativo e ulcerado, é acompanhada de febre, artralgias, mialgias, alterações ósseas e hepatosplenomegalia.
Sob o ponto de vista de sistematização clínica, a literatura aponta ainda outras variantes:
- acne neonatal: forma rara e transitória, surgindo nas duas primeiras semanas após o nascimento e desaparecendo espontaneamente até aos 3 meses de vida; caracteriza-se pelo aparecimento de pápulas inflamatórias agrupadas em áreas centrais da face, admitindo-se possível associação com níveis elevados de hormonas maternas e também com a colonização dos folículos por leveduras do género Malassezia;
- acne infantil: forma que surge entre os 3 e os 6 meses de vida e apresentando-se sob a forma de múltiplos comedões que, mantendo-se até aos 12 meses, por vezes, podem levar à formação de cicatrizes punctiformes; o recrudescimento é possível a partir da puberdade;
- acne mecânica, acne cosmética e acne iatrogénica associada a fármacos, são outras variantes descritas com etiopatogénese facilmente dedutível.
Tratamento
O tratamento precoce da acne é da maior importância, sobretudo para a prevenção de desenvolvimento de cicatrizes. Os tratamentos disponíveis variam em função da gravidade do quadro clínico. O sucesso da terapêutica implica uma compreensão clara e uma adesão ao tratamento por parte do doente; contudo, os resultados são lentos, o que pode desencorajar. Desta forma, é muito importante o correcto esclarecimento da doença por parte do médico, a explicação minuciosa do tratamento, bem como os eventuais efeitos adversos da terapêutica. Em suma, empatia, compreensão e paciência são necessárias.
A. Cuidados gerais
- A limpeza da pele deve ser um ritual diário, tendo o cuidado de manter o filme hidrolipídico íntegro.
- A lavagem excessiva pode tornar a pele mais seca, estimulando ainda mais a produção de sebo. Na higiene diária está indicada a utilização de agentes hidratantes adequados para peles oleosas, isentos de gordura / oil free, não comedogénicos.
- Devem ser averiguados todos os produtos de acção tópica eventualmente aplicados, e suspender os inadequados.
- A manipulação das lesões está proscrita.
- É extremamente importante a aplicação de protector solar com elevado índice de protecção, de modo a evitar as alterações da pigmentação e acentuação das cicatrizes.
B. Tratamento tópico
Os tratamentos tópicos da acne são fundamentais. Podem ser utilizados em monoterapia, combinados (casos ligeiros, moderados) ou como coadjuvantes do tratamento sistémico (casos moderados a graves).
1. Monoterapia
Peróxido de benzoílo
É eficaz como agente antibacteriano, sem o risco de desenvolvimento de resistências. Pode ser utilizado sob a forma de gel ou de sabão. Recomendado no tratamento em monoterapia ou em combinação nas formas ligeiras/ graves.
Retinóides (isotretinoína, tretinoína, adapaleno)
Os retinóides tópicos normalizam a hiperproliferação folicular e a hiperqueratinização. Desta forma, têm essencialmente acção comedolítica, mas também anti-inflamatória. Devem ser aplicados uma vez por dia. Estão associados a irritação cutânea, rubor e descamação na fase inicial do tratamento que, depois, tende a reverter. Recomenda-se a utilização de creme hidratante compensador, bem como protecção solar cuidadosa, pela hipersensibilidade à exposição solar classicamente associada aos retinóides.
Antibióticos (eritromicina, clindamicina)
Actuando contra o P. acnes, têm propriedades anti-inflamatórias. No entanto, tem-se colocado o problema do desenvolvimento de estirpes resistentes. Desta forma, a sua utilização em monoterapia não é recomendada.
2. Terapêutica combinada
(peróxido de benzoílo / retinóide tópico; retinóide tópico / antibiótico)
A esta modalidade (considerada actualmente padrão de ouro/gold standard no âmbito do tratamento tópico da acne) são atribuídas as seguintes vantagens: possibilidade de obter efeitos sinérgicos; efeito mais rápido; esquema com uma aplicação diária; possibilidade de maior adesão pelo paciente e família.
C. Tratamento sistémico
O tratamento sistémico deve ser reservado para os casos da acne moderada a grave, os quais devem ser assistidos por especialista de Dermatologia.
Relativamente a esta modalidade de tratamento, importa uma referência a algumas particularidades.
Retinóides (isotretinoína)
- A introdução da isotretinoína a partir de 1980, veio revolucionar o tratamento da acne. Este fármaco tem a particularidade de ser o único com efeito de indução de indução de remissões a longo prazo, e mesmo da cura, pois actua em vários passos da cadeia etiopatogénica da acne. A dose recomendada é de 0,5-1 mg /kg/dia e o tratamento deve ser prolongado (geralmente mais de 3 meses) até se atingir a dose cumulativa, capaz de induzir remissão sustentada (120mg/kg). Após a interrupção do fármaco, o seu efeito terapêutico mantém-se por mais 1-3 meses.
- A isotretinoína é teratogénica, razão pela qual a sua prescrição no sexo feminino em idade fértil só poderá ser feita após exclusão de gravidez e sob anticoncepção; está contra-indicada se a adolescente ou mulher adulta estiverem a amamentar.
- É recomendada a avaliação analítica, antes do início e durante a terapêutica, sobretudo para monitorização dos valores de triglicéridos.
- A isotretinína tem como principal efeito adverso a xerose da pele e mucosas; em tal circunstância recomenda-se a utilização de emolientes adequados como coadjuvantes do tratamento.
Antibióticos
- Os antibióticos pertencentes ao grupo das tetraciclinas (minociclina e doxiciclina), actuando ao nível da parede bacteriana, são os mais vulgarmente utilizados. Têm marcado efeito anti-inflamatório e, por isso, têm indicação sobretudo nos casos da acne de predomínio inflamatório. No entanto, à semelhança dos antibióticos tópicos, acarretam riscos de desenvolvimento de estirpes resistentes.
Terapêutica hormonal
- A terapêutica com estrogénios pode ser utilizada para diminuir a produção sebácea. Por outro lado, diminui a produção de androgénios pelo ovário, suprimindo a libertação de gonadotrofinas. Esta poderá ser uma opção terapêutica em doentes do sexo feminino
GLOSSÁRIO
Comedão > Pequena saliência esbranquiçada em cujo centro há um ponto negro, formada por substâncias gordurosas acumuladas numa glândula sebácea. Os comedões localizam-se, preferencialmente, no rosto e constituem uma das manifestações da acne. Nome popular: ponto negro.
BIBLIOGRAFIA
Bolognia J, Jorizzo J, Schaffer J (eds). Dermatology. Philadelphia: Elsevier, 2016
Burns T, Brethnach S, Cox N (eds). Rook´s Textbook of Dermatology. Oxford: Blackwell, 2004
Cochito M, Trindade F, Paris FR, et al. Terapêutica Dermatológica em Ambulatório. Lisboa: Lidel, 2007
Darmstad GL, Dinulus JG. Neonatal skin care. Pediatr Clin North Am 2000; 47: 757-482
Eichenfield LF, Krakowski AC, Piggott C, et al. Evidence-based recommendations for the diagnosis and treatment of pediatric acne. Pediatrics 2013; 131(Suppl 3) : S163-S186
Guerra-Rodrigo F, Gomes MAM, et al. Dermatologia. Lisboa: Fundação Calouste Gulbenkian, 2010
Habif TP. Clinical Dermatology. Philadelphia: Elsevier, 2015
Kliegman RM, Stanton BF, StGeme JW, Schor NF (eds). Nelson Textbook of Pediatrics. Philadelphia: Elsevier, 2015
Moro M, Málaga S, Madero L (eds). Cruz Tratado de Pediatria. Madrid: Panamericana, 2015
Nguyen R, Su J, Treatment of acne vulgaris. Paediatr Child Health 2011; 21:119-125 Paller AS, Mancini AJ (eds). Hurwitz Clinical Pediatric Dermatology. Philadelphia: Elsevier, 2016
Robeva R, Assyov Y, Tomova A, et al. Acne vulgaris is associated with intensive pubertal development and altitude of residence. Eur J Pediatr 2013; 172:465-471
Sawni A, Singh A. Complementary, holistic, and integrative medicine: acne. Pediatr Rev 2013; 34:91-92
Weston WL, Lane AT, Morelli JG. Color Textbook of Pediatric Dermatology. Philadelphia: Mosby Elsevier, 2007