Definição
A dermatite das fraldas (DF) é uma dermatose comum, com um pico de prevalência entre os 9 e os 12 meses de idade.
Tal nosologia engloba um amplo grupo de dermatoses de etiologia multifactorial que atingem a área da fralda. Destas, a dermite de contacto irritativa primária é a mais comum. Esta poderá ser complicada de infecção por Candida albicans ou por bactérias (Staphylococcus aureus e/ou Streptococcus). Classicamente é considerada o protótipo da dermatose irritativa de contacto.
Neste grupo estão também incluídas dermatoses mais raras e graves, sem qualquer relação com o uso de fraldas, como a histiocitose de células de Langerhans.
Para facilitar o diagnóstico diferencial das dermatoses da área da fralda estas poderão subdividir-se em 3 grupos (Quadro 1):
- Dermatoses causadas pela presença das fraldas;
- Dermatoses agravadas pela presença das fraldas;
- Dermatoses independentes do uso das fraldas.
QUADRO 1 – Dermatoses da área da fralda – diagnóstico diferencial
| Dermatoses causadas pela presença das fraldas | Dermatoses agravadas pela presença das fraldas | Dermatoses independentes do uso das fraldas |
· Dermatite da fralda irritativa e complicações · Dermite contacto alérgica · Miliária rubra e cristalina | · Dermite da fralda Candidiásica · Dermite seborreica · Psoríase · Eczema atópico · Infeções locais Staphyloccus e Streptoococcus | · Hemangiomas infantis · Histiócitose células de langerhans · Doença de Kawasaki · Infecções por vírus Cosackie A6 · Défice de zinco |
Etiopatogénese
A dermite das fraldas irritativa resulta da agressão local provocada por diversos factores, nomeadamente:
1- Exposição a fezes e urina. O pH alcalino da urina associado à acção das bactérias fecais parecem ser importantes mecanismos fisiopatológicos. De facto, as enzimas produzidas pelas bactérias fecais, bem como as proteases e lipases pancreáticas residuais nas fezes, são activadas em pH alcalino promovendo a irritação local. O leite de vaca está colonizado por um maior número de bactérias produtoras de urease, o que explica a maior incidência de dermite das fraldas em lactentes que ingerem leite de vaca.
2- Uso prolongado de fraldas, produzindo um efeito oclusivo local, contribui para prolongar o tempo de exposição às fezes e urina, bem como para promover a hiper-hidratação e aumento de temperatura locais, e consequente compromisso da função barreira da epiderme.
3- Fricção entre a pele e a fralda durante os movimentos poderá ser um factor físico de agravamento.
4- Irritantes químicos presentes em componentes das fraldas ou produtos de aplicação tópica poderão constituir outro factor implicado na etiopatogénese da DF.
5- Infecção por Candida albicans, facilitada pelo pH alcalino local (urina), poderá complicar-se por sobreinfecção, o que implica possibilidade de persistência e agravamento.
Todos estes factores levam a um compromisso da estrutura do estrato córneo e consequente perda de integridade da barreira cutânea, o que constitui o factor essencial na base da DF.
Nalgumas crianças a sensibilização a substâncias presentes nas fraldas descartáveis (corantes, adesivos) poderá constituir o principal mecanismo implicado na etiopatogénese da DF. Estes casos corresponderão a DF de contacto alérgicas, sendo a distribuição da dermatose essencialmente diferente da DF irritativa, o que será útil para o seu diagnóstico diferencial.
Manifestações clínicas
A DF irritativa (Fig. 1) apresenta-se clinicamente como uma área de eritema brilhante, ligeiro a grave (de aspecto “envernizado”), por vezes associado a descamação discreta, edema ou até erosões superficiais. A dermatose localiza-se essencialmente nas superfícies convexas em contacto mais íntimo com a fralda – face interna das coxas, região glútea, perianal, genital e abdominal inferior (aspecto em W poupando, habitualmente o fundo das pregas).
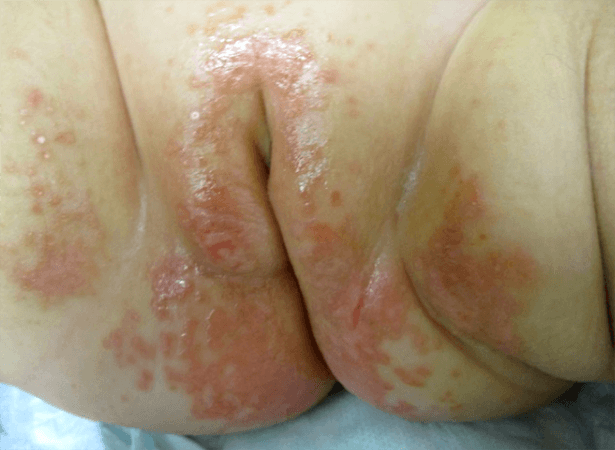
FIGURA 1. Dermatite de contacto irritativa das fraldas
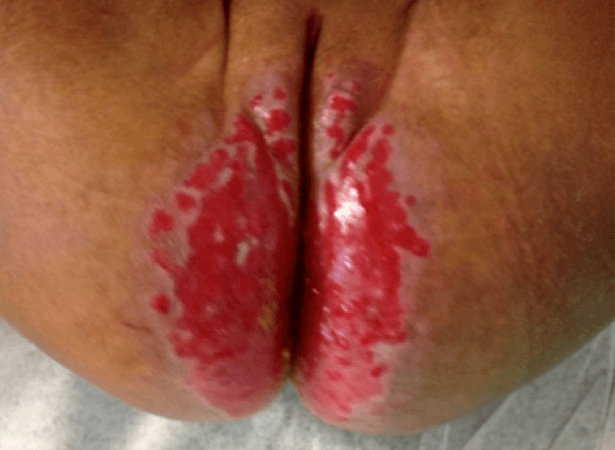
FIGURA 2. Dermatite das fraldas de Jacquet
Raramente em situações de DF irritativa primária, crónica e grave poderão ocorrer erosões e ulcerações extensas, surgindo a DF de Sevestre Jacquet (Fig. 2) ou assistir-se ao aparecimento de pápulas ou nódulos ulcerados (designando-se granuloma glúteo infantil) e pápulas e nódulos pseudoverrucosos (usando-se igualmente o termo pápulas e nódulos pseudoverrucosos). Estas entidades são consideradas formas graves embora raras de DF.
Dependendo da existência de infecções secundárias ou da presença de uma dermatose de base (dermite seborreica ou psoríase) as manifestações clínicas poderão variar. De facto, a presença de eritema intenso com descamação periférica, associado a máculas ou pústulas periféricas (satélites) deverá sugerir sobreinfecção por Candida: o atingimento preferencial das pregas, bem como a confluência do eritema, envolvendo em continuidade e sem intervalos de pele sã, os genitais e a região perianal, serão outras pistas para este diagnóstico. A DF por Candida (na gíria, candidiásica) grave e refractária deverá levantar a suspeita de imunodeficiência.
No caso de sobreinfecção por Staphlycoccus ou Streptococcus a presença de áreas bem delimitadas de eritema vermelho vivo, com localização perianal, sem pústulas satélite associadas, constituem pistas importantes. Dor, febre e mal-estar geral poderão ser sintomas acompanhantes.
Em casos de DF não respondentes à terapêutica habitual e apresentando distribuição atípica (por exemplo, distribuição linear ao longo da linha da cintura e porção superior das coxas – áreas em contacto com elástico das fraldas) o diagnóstico de DF de contacto alérgica deve ser considerado.
A forma aguda difusa de histiocitose de células de Langerhans – doença de Letterer-Siwe – é uma doença clonal proliferativa com envolvimento multissistémico (incluindo pele, ossos, gânglios linfáticos, pulmão e fígado). As suas manifestações cutâneas podem simular quadros de DF, apresentando-se como pápulas eritematosas, vesículas ou pústulas envolvendo as pregas perineais. No entanto, estão habitualmente associadas a lesões noutras localizações do tegumento, nomeadamente axilas, pescoço, tronco e couro cabeludo.
Diagnóstico
O diagnóstico é essencialmente clínico com base na anamnese e exame objectivo. É importante reconhecer quais as lesões primárias, a sua localização e distribuição inicial, bem como a sua relação com as lesões que ocorrem secundariamente. Com a evolução da dermatose, esta pode tornar-se inespecífica, dificultando o diagnóstico diferencial; por isso, o conhecimento da localização inicial das lesões assume extrema importância.
Perante a suspeita clínica de DF de contacto alérgica a realização de testes epicutâneos poderá ser útil para a identificação do alergénio responsável.
Tratamento
O tratamento da DF assenta numa série de medidas gerais que podem ser recordadas usando a sigla ABCDE em língua inglesa:
Air – Refere-se à intervenção terapêutica mais eficaz: a remoção da fralda, permitindo períodos sem fralda de modo a poupar a pele da agressão e fricção locais constantes.
Barrier – Em cada muda de fralda deverá ser aplicado um creme barreira. Estes actuam formando um filme protector sobre a pele, permitindo a sua cicatrização, protegida do contacto com as fezes, urina e irritação local. O agente mais amplamente estudado e utilizado é o óxido de zinco, o qual além da sua acção protectora tem também propriedades antissépticas e cicatrizantes. Utilizando outras moléculas mais recentes, nomeadamente o dexpanthenol, foram obtidos resultados comparáveis aos obtidos com o óxido de zinco no tratamento da DF irritativa primária.
Não é necessária a remoção completa dos vestígios do creme barreira antes de cada nova aplicação, de modo a minorar a irritação da pele induzida pela fricção. O pó de talco não está recomendado, nomeadamente pelo risco de inalação e de consequente probabilidade de doenças respiratórias associadas.
Clean – O banho deverá ser diário e efectuado com água tépida e produtos de acção suave e efeito emoliente, com pH próximo do fisiológico. Os toalhetes de limpeza existentes no mercado poderão conter agentes indutores de dermites de contacto alérgicas, pelo que deverão ser usados com precaução. Na limpeza, deverá ser evitada a fricção excessiva para não agravar a irritação local.
Diaper– O uso de fraldas superabsorventes diminuiu a incidência de DF nos países desenvolvidos. Idem para as clássicas fraldas de pano, reutilizáveis.
No entanto, mais importante do que o tipo de fralda é a frequência das mudas, para que o tempo de contacto da fralda suja com a pele seja mínimo. A mudança frequente de fraldas superabsorventes leva à diminuição da incidência de DF, minorando a humidade e promovendo um pH local mais fisiológico.
Education – Os pais devem ser esclarecidos quanto à importância fulcral das medidas gerais no tratamento da DF, evitando a aplicação de produtos não recomendados que poderão agravar a dermatose.
Caso o processo inflamatório seja muito intenso poderão usar-se dermocorticóides de baixa potência (hidrocortisona a 1%) por curtos períodos. De facto, havendo uma lesão significativa da pele afectada em relação à superfície corporal total da criança, a absorção transcutânea de qualquer tópico aplicado poderá ser maior, conduzindo facilmente à ocorrência de efeitos adversos sistémicos (ver capítulo Inicial desta Parte).
No caso de sobreinfecção por Candida deverão ser usados tópicos com acção antifúngica (nistatina ou clotrimazol).
As infecções bacterianas da área da fralda geralmente necessitam de terapia antimicrobiana oral com amoxicilina-clavulanato, clindamicina ou cotrimoxazol. Antibióticos tópicos como bacitracina deverão ser evitados, devido à possível indução de dermites de contacto alérgicas.
Se as atitudes descritas não forem eficazes, outras causas de DF devem ser consideradas.
Na suspeita de DF alérgica, o tratamento passa pela evicção do alergénio, após identificação do responsável através dos testes epicutâneos.
BIBLIOGRAFIA
Bolognia J, Jorizzo J, Schaffer J (eds). Dermatology. Philadelphia: Elsevier, 2016
Burns T, Brethnach S, Cox N (eds). Rook´s Textbook of Dermatology. Oxford: Blackwell, 2004
Cochito M, Trindade F, Paris FR, et al. Terapêutica Dermatológica em Ambulatório. Lisboa: Lidel, 2007
Darmstad GL, Dinulus JG. Neonatal skin care. Pediatr Clin North Am 2000; 47: 757-482
Guerra-Rodrigo F, Gomes MAM, et al. Dermatologia. Lisboa: Fundação Calouste Gulbenkian, 2010
Kliegman RM, Stanton BF, StGeme JW, Schor NF (eds). Nelson Textbook of Pediatrics. Philadelphia: Elsevier, 2015
Moro M, Málaga S, Madero L (eds). Cruz Tratado de Pediatria. Madrid: Panamericana, 2015
Paller AS, Mancini AJ (eds). Hurwitz Clinical Pediatric Dermatology. Philadelphia: Elsevier, 2016
Weston WL, Lane AT, Morelli JG. Color Textbook of Pediatric Dermatology. Philadelphia: Mosby Elsevier, 2007