Metodologia geral
A avaliação oftalmológica da criança inicia-se desde o momento da sua entrada na sala de consulta. Deve ser atentamente analisada a posição da cabeça, a movimentação dos olhos e a forma como se desloca, servindo-se da orientação visual.
O Quadro 1 resume os dez passos fundamentais da avaliação oftalmológica. A acuidade visual é definida como a capacidade do olho para distinguir entre dois pontos próximos, a qual depende de diversos factores, em especial do espaçamento dos foto-receptores na retina e da precisão da refracção do olho.
Anamnese
Na anamnese devem ser pesquisados antecedentes familiares e hereditários (cegueira na família, estrabismo, cataratas em crianças, defeitos da refracção, nomeadamente miopia, etc.). A história da gravidez e do parto, o peso de nascimento, idade gestacional, eventuais traumatismos relacionados com o parto, designadamente com repercussão no globo ocular, a necessidade de oxigenoterapia, são aspectos fundamentais que devem ser inquiridos. A evolução do subsequente desenvolvimento da criança deverá ser cuidadosamente avaliada, sendo útil a análise de fotografias em idades diferentes para observar o alinhamento dos olhos e a posição da cabeça em relação ao pescoço e tronco. A informação sobre o comportamento diário da criança quando utiliza a visão, na escola, junto à televisão, e nas actividades lúdicas, é também importante.
O inquérito sobre as doenças que afectaram a criança e os tratamentos a que esteve submetida constituem um elemento igualmente de relevo para a anamnese, tendo em conta a possibilidade de desencadeamento de certo tipo de patologia oftalmológica associada a determinados eventos.
QUADRO 1 – Avaliação oftalmológica
|
Exame objectivo e testes específicos
- No exame geral, numa abordagem sumária, deve ser analisada a configuração facial, a implantação dos globos oculares e os seus movimentos, nomeadamente para a fixação do olhar despertado por fontes luminosas e pelos sons; igualmente, a eventual existência de fotofobia, as pálpebras e o pestanejo, a localização e orientação das pestanas, bem como a coordenação olho-mão. A verificação de posição anómala da cabeça em relação ao pescoço e ao tronco merece uma menção especial: quer a retroflexão, quer a rotação ou a inclinação da cabeça, poderão corresponder a posições viciosas para que a criança tenha melhor acuidade visual, ou para compensar uma diplopia. Muitas vezes a posição viciosa permite o alinhamento ocular.
Com uma fonte de luz (lanterna) observam-se os fundos de saco conjuntivais e os pontos lacrimais, que devem estar patentes; avalia-se a coloração da esclera, os vasos conjuntivais, a transparência e o diâmetro das córneas, a profundidade da câmara anterior, a íris e a área pupilar.
As pupilas devem ter diâmetros semelhantes (isocória), salientando-se que a presença de anisocória implica estudos mais detalhados. Devem ser regularmente redondas, excluindo-se assim a existência de colobomas, de aderências devidas a sinéquias, ou ainda a persistência de restos da membrana pupilar. Devem transmitir um reflexo normal (“vermelho”) do fundo ocular, eliminando-se a presença de uma leucocória (pupila branca), que alerta para a existência de situações ambliogénicas, como a catarata, ou ainda de alterações do segmento posterior do globo ocular (retinopatia da prematuridade, vítreo hiperplástico, retinoblastoma, etc.), por vezes de prognóstico muito grave (caso do retinoblastoma), com elevado risco para a vida da criança. Com a lanterna pode aproveitar-se a ocasião para avaliar também os reflexos pupilares fotomotores, directo e consensual. - No que respeita à fixação e motilidade oculares, cabe referir que a capacidade de manter a fixação monocular num objecto se atinge pelo 2º ou 3º mês de vida; com esta idade a criança deverá ser capaz de seguir com os olhos um objecto familiar, como a face da mãe, embora a visão binocular ainda seja muito incipiente. Pelo 4º mês, a capacidade de convergência está estabelecida, devendo pelo 6º mês haver já um correcto alinhamento dos olhos com visão binocular.
Para avaliar a fixação e a motilidade oculares pode utilizar-se uma caneta/lanterna ou um pequeno objecto (brinquedo) que desperte a atenção e a fixação visual da criança, tentando verificar o paralelismo na motilidade binocular. Para verificar o alinhamento utiliza-se o teste de Hirschberg ou teste dos reflexos corneanos (Figura 1): projectando uma fonte luminosa sobre a córnea obtém-se um reflexo luminoso punctiforme que, em condições de normalidade (olhos alinhados, em posição simétrica), coincide com o centro da pupila), simetricamente nos dois olhos, sendo que a assimetria é, em geral, sinal de estrabismo. (consultar glossário incluído neste capítulo)
- Na data do nascimento a acuidade visual da criança é muito baixa (numa escala de 1 em 10: cerca de 1/10), aumentando rapidamente nas primeiras semanas de vida. Os primeiros 3 meses de vida são particularmente importantes para o desenvolvimento da acuidade visual da criança e o estabelecimento da fixação. Aos três anos é provável existir já uma acuidade visual de 8/10, e de 10/10 pelos 5 anos de idade. A capacidade de perseguição do estímulo visual é igualmente importante e relaciona-se com: a acuidade visual, a fixação, a motilidade ocular e o desenvolvimento do campo visual.
Para o desenvolvimento de uma acuidade visual normal é essencial que o olho tenha as condições refractivas necessárias para que o foco de uma imagem incida sobre a retina e sobre a fóvea.
A avaliação da acuidade visual é, portanto, essencial no exame oftalmológico da criança em qualquer idade, devendo contudo tal prova estar adaptada à idade e colaboração da mesma.
Podem ser utilizados: métodos qualitativos e quantitativos; e técnicas que fazem apelo a respostas objectivas ou subjectivas, estas mais próximas das situações reais quotidianas e dos métodos utilizados habitualmente para o adulto. Em qualquer circunstância requere-se a colaboração que, por sua vez, implica interesse pela prova a realizar, e atenção.

FIGURA 1. Teste de Hirschberg. Estando os olhos alinhados, em situação de normalidade, o reflexo luminoso coincide com o centro da pupila
3.1 Métodos qualitativos
No recém-nascido, uma avaliação grosseira da capacidade visual pode ser feita pelo reflexo fotomotor directo.
Entre os 2 e 6 meses de vida, além do reflexo fotomotor, deve ser avaliada a capacidade de manter a fixação e seguir um estímulo visual apropriado (face humana aos três meses, uma fonte de luz depois, e um brinquedo aos 6 meses). O movimento com perseguição do estímulo visual adquire-se primeiramente na horizontal e, só depois, na vertical, pelas 4 a 8 semanas.
A prova de reacção à oclusão constitui também um método simples de avaliação da acuidade visual, podendo ser realizada pelos próprios pais, desde que devidamente elucidados.
Na prática, procede-se à oclusão de um dos olhos estando a criança a fixar determinado objecto que lhe desperte a atenção. Com este procedimento é possível obter três tipos de respostas: 1) se a criança reagir apenas à oclusão de um olho, poderá tratar-se de défice grave no olho que não reagiu à oclusão, o que implica observação por oftalmologista; 2) se a criança não reagir à oclusão de qualquer dos olhos, tal indicará, em princípio, acuidade visual normal nos dois olhos; 3) a criança poderá não reagir também por razões relacionadas com comportamento (por ex. apatia), ou por alterações do sistema nervoso central.
3.2 Métodos quantitativos*
A pesquisa do nistagmo optocinético, uma resposta involuntária com movimento pendular dos olhos (movimento alternado dos olhos em direcções opostas, repetitivo), desencadeada pela apresentação rítmica de um estímulo visual – por exemplo faixas ou tiras alternadamente negras e brancas aplicadas num tambor rotativo – pode também servir para a determinação da acuidade visual. Diminuindo progressivamente a largura dessas faixas colocadas de modo sucessivo na face lateral do tambor, é possível avaliar a acuidade visual máxima relacionando-a com a faixa de menor largura capaz de desencadear o movimento reflexo. (Figura 2)
Os chamados testes do olhar preferencial, como os que empregam cartões de Teller, podem ser utilizados como técnica de avaliação da acuidade visual, após os 4-5 meses, em crianças pré-verbais. Os referidos cartões têm um lado branco e outro com riscos ou barras pretas e brancas de larguras variadas. A criança é atraída pelo padrão com barras (desde que exista capacidade de discriminação acima do limiar de acuidade visual), sendo a acuidade visual deduzida pela menor largura das barras que atrai o olhar e chama a atenção da mesma.
As bolas rolantes STYCAR (um conjunto de 10 bolas brancas com diâmetros progressivamente menores, que se fazem deslocar num tapete negro, observando-se a fixação e perseguição da criança ao estímulo visual), constituem outro método de avaliação da acuidade visual, passível de aplicar pelos 6 meses de idade. Também aqui, como no olhar preferencial, não é possível estabelecer uma equivalência com a acuidade determinada por optótipos. (Figura 2)
| *Nota: a – Não é possível estabelecer uma equivalência entre os resultados obtidos pelos diversos métodos quantitativos. b – A determinação da acuidade visual deve ser feita separadamente para longe e para perto, em monocularidade e em binocularidade, sem correcção óptica e utilizando-a, quando existir. |
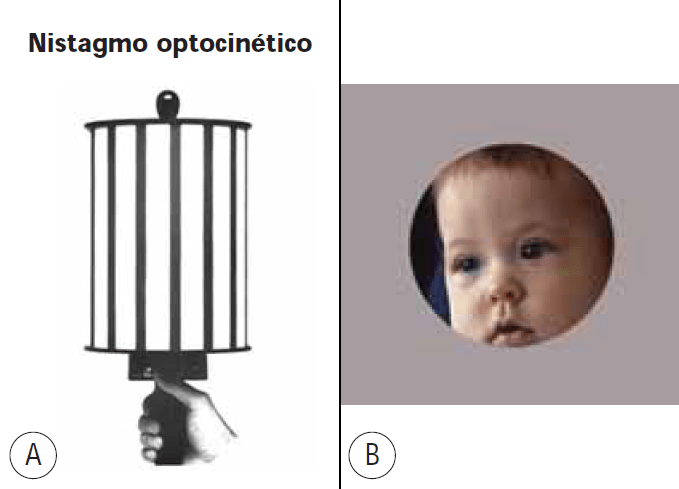
FIGURA 2. Avaliação da acuidade visual, utilizando o método do nistagmo optocinético (A) observando o comportamento da criança atrás dum biombo com orifício (permitindo que a mesma não veja o observador) (B). Esta estratégia é aplicada, também para o olhar preferencial e para as bolas rolantes STYCAR
Outro método é a utilização de optótipos (figuras, letras ou caracteres de tamanhos diferentes, apresentados sob a forma de quadros em série).
Em geral, após os 3 anos de idade já é possível avaliar a acuidade visual utilizando um destes métodos de optótipos: habitualmente, para os mais pequenos, apenas em símbolos isolados e, depois dos 4 anos, em tabelas com conjuntos de letras. A prática do examinador e, sobretudo, o grau de desenvolvimento da criança ditarão qual a melhor técnica a utilizar. Os símbolos, quando isolados, dão em regra uma melhor acuidade visual do que quando estão incluídos numa série, em tabelas. (Figura 3)
Outro método é a utilização de optótipos (figuras, letras ou caracteres de tamanhos diferentes, apresentados sob a forma de quadros em série).
Em geral, após os 3 anos de idade já é possível avaliar a acuidade visual utilizando um destes métodos de optótipos: habitualmente, para os mais pequenos, apenas em símbolos isolados e, depois dos 4 anos, em tabelas com conjuntos de letras. A prática do examinador e, sobretudo, o grau de desenvolvimento da criança ditarão qual a melhor técnica a utilizar. Os símbolos, quando isolados, dão em regra uma melhor acuidade visual do que quando estão incluídos numa série, em tabelas. (Figura 3)

FIGURA 3. Símbolos e tabelas para determinação da acuidade visual
Não existe consenso sobre o melhor método e/ou tabelas de optótipos a utilizar para a determinação da acuidade visual em crianças pequenas e até à idade escolar. Diversos métodos têm sido propostos e utilizados: tabelas de letras e de desenhos figurativos, como as representadas na Figura 3, E de Snellen (com a letra E em várias posições) etc..
A técnica dos potenciais eléctricos atingindo o córtex occipital, desencadeados por um estímulo visual [os chamados potenciais evocados visuais (PEV)] é uma forma mais objectiva de avaliar a capacidade visual; tal técnica não dá, contudo, informação sobre o processamento neurológico mais diferenciado.
- Embora não se realize muitas vezes como exame de rotina na avaliação da criança, o estudo da visão cromática está indicado, sobretudo em situações com suspeita de discromatopsia (perturbação na percepção das cores, de que é exemplo o daltonismo); trata-se, efectivamente, dum problema importante (congénito hereditário ou adquirido), sobretudo se for desconhecido, por poder interferir no desenvolvimento global da criança e no seu rendimento escolar. As acromatopsias totais são muito raras. As discromatopsias congénitas são hereditárias, bilaterais e não evolutivas. Têm maior incidência no sexo masculino aparecendo, segundo alguns autores, em 8% dos rapazes e apenas 0,5% das raparigas, embora com graus diversos.
As discromatopsias adquiridas devem-se a patologia coriorretiniana ou do nervo óptico e são em geral evolutivas e frequentemente unilaterais ou assimétricas, acompanhadas doutros sinais e sintomas.
É bom relembrar que a criança em idade pré-escolar poderá distinguir as cores primárias (vermelho, verde e azul), mas não ser ainda capaz de as identificar pelo nome.
Os testes comparativos, como a utilização de pares de canetas de formato igual e com as três cores primárias, são úteis para a avaliação da visão cromática na criança pequena. Nas mais crescidas podem ser utilizados os livros de tábuas pseudoisocromáticos, como o de Ishiara, com a identificação dos números; ou, se a criança ainda não os reconhecer, recorrendo ao “jogo” dos labirintos, que em geral já consegue executar aos 4-5 anos.
Os testes dicotómicos de Farnsworth, mais informativos, mas também mais complexos, requerem melhor colaboração, sendo por isso mais difíceis de aplicar numa criança. - No estudo da visão binocular há que ter em conta os elementos já recolhidos na observação da fixação, no estudo da motilidade ocular, e na avaliação da acuidade visual.
Dum modo geral, pode afirmar-se que a avaliação da bisão binocular se baseia na noção da capacidade de fusão das imagens recebidas por cada olho.
Uma correcta binocularidade só é possível com movimentos oculares normais e com visão equilibrada nos dois olhos.
De referir que o exame da motilidade ocular extrínseca é levado a cabo inicialmente em binocularidade (terminologia de “versões”), avaliando a simetria da rotação dos dois olhos; verificando-se assimetria, a avaliação deve passar a fazer-se procedendo à oclusão alternada de cada olho (monocularidade com a terminologia de “duções”).
É igualmente importante determinar se algum dos seis músculos extrínsecos que movimentam o olho está hiper ou hipofuncionante, o que poderá determinar desequilíbrio em determinada posição do olhar.
As posições de olhar (ou posições cardinais) são as seguintes: para baixo e para a direita, para cima e para a direita, para a direita na linha média, para a esquerda e para cima, para a esquerda na linha média, e para baixo e para a esquerda. Deve igualmente analisar-se o olhar para cima e para baixo, assim como a posição primária do olhar.
Aos 6 meses a criança já deverá ter a visão binocular estabelecida (teste de Hirschberg), existindo condições ideais (intrínsecas e extrínsecas de desenvolvimento) tais como ausência de anomalias congénitas e estimulação com interactividade.
O chamado cover-test baseando-se no estudo da motilidade ocular extrínseca, é um exame essencial no estudo da visão binocular, permitindo um diagnóstico dos desvios latentes e constantes, assim como da sua alternância ou unilateralidade.
Para a execução do cover-test não é necessário equipamento especial, apenas um objecto de fixação (optótipo correspondente à melhor acuidade visual conseguida pela criança) e um oclusor; todavia, importa haver experiência e treino por quem o executa para se obter a colaboração da criança, nomeadamente quanto à observação dos movimentos dos olhos. O teste deverá ser realizado com fixação para longe (6 metros) e para perto (30 cm); se a criança usar óculos deverá ainda ser executado com a correcção óptica.
Na prática, procede-se do seguinte modo: na modalidade de “cover” para perto (30 cm) deve ocluir-se um olho enquanto o paciente fixa o objecto com o outro; remove-se depois a oclusão, observando o movimento do olho ocluído.
Na condição ideal para a binocularidade, a ortoforia (correcto alinhamento dos dois olhos, sem desvios latentes ou manifestos), não há qualquer movimento dos olhos, atrás do oclusor ou ao destapar, pois ambos se mantêm alinhados com o objecto de fixação, pese embora a oclusão de um deles.
Na heterotropia (não alinhamento ocular manifesto ou estrabismo) a oclusão do olho que fixa obriga o outro olho que estava desviado a movimentar-se para alinhar o ponto de fixação da retina (a fóvea se houver uma fixação central) com o objecto.
Se o movimento do olho após remoção da oclusão se verificar em direcção à linha média (convergente), diz-se que há esoforia; caso tal não se verifique (divergente) diz-se que há exoforia. Em ambas as situações os dois olhos fixam o objecto quando estão descobertos.
No caso de se verificar um desvio fixo na direcção medial (convergente), diz-se que há esotropia; a situação de desvio fixo para fora (divergente), designa-se exotropia.
Se o movimento for vertical para cima, haverá hipotropia ou hipoforia; se para baixo, hipertropia ou hiperforia. (consultar adiante o glossário)
Nas heteroforias (desvios latentes) é apenas o olho ocluído que executa um movimento por detrás do oclusor (quando lhe é retirado o estímulo de fixação) sendo que, ao destapar-se, readquire a fixação sem que haja movimento simultâneo do olho que esteve a fixar. (Figura 4)

FIGURA 4. Covert Test: alguns resultados obtidos (consultar texto e glossário)

FIGURA 5. Estereoteste polarizado de Wirt – Titmus
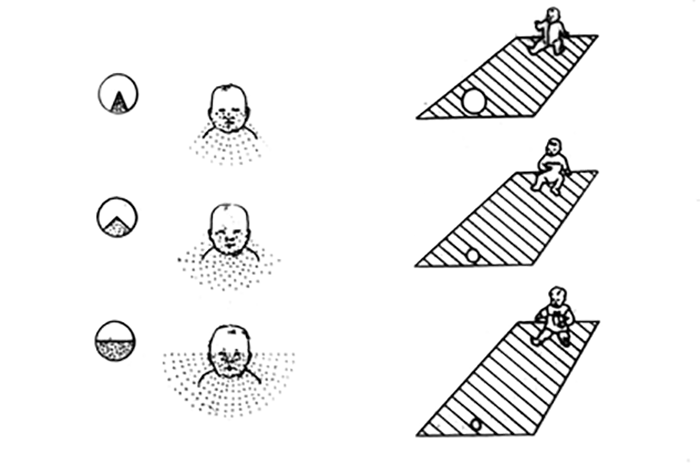
FIGURA 6. Evolução do campo visual na criança em esquema figurativo
Os testes de estereopsia dão uma indicação útil sobre o funcionamento sensorial da visão binocular e, quando normais, mostram a existência de percepção simultânea e de uma boa capacidade de fusão das imagens recolhidas pelos dois olhos.
Um dos testes mais utilizados é o estereoteste polarizado de Wirt-Titmus, baseado numa dissociação da imagem que é apresentada aos dois olhos. A dissociação é feita colocando óculos com filtros que polarizam a luz segundo direcções opostas; desta forma, cada olho vê uma imagem algo diferente, com ligeiro deslocamento lateral em relação à imagem do outro olho. (Figura 5)
Na prática são apresentados vários círculos e desenhos de dimensões diferentes fabricados em material polarizado. Da fusão das duas imagens recebidas resulta a noção tridimensional de estereopsia; ou seja, as imagens parecem ter relevo.
Para as crianças mais pequenas apenas é possível a colaboração com o teste da mosca: havendo visão estereoscópica, a criança reage com uma reacção de espanto, ou até de medo. Pedindo-lhe para agarrar as asas da mosca com o polegar e indicador, fá-lo num plano superior ao do cartão-teste.
Crianças de 4 anos colaboram já na avaliação, utilizando as filas de animais, o que permite uma melhor quantificação da estereopsia. Pergunta-se qual deles, em cada fila, está em relevo. Os círculos estereoscópicos são ainda mais discriminativos, mas apenas utilizáveis em idades mais avançadas.
- O campo visual da criança (definido como a área de visão que o olho alcança pressupondo que o olhar se dirige para um ponto fixo) é inicialmente muito limitado, seja em profundidade, seja em amplitude; de salientar que o mesmo evolui progressivamente com o crescimento e a maturação. (Figura 6)
Outro termo utilizado é campo do olhar que corresponde à área de visão alcançada com o somatório das várias posições do olhar, no pressuposto de que a cabeça está fixa.
Os exames de avaliação do campo visual ou de campimetria utilizando o perímetro manual de Goldman e perímetros automáticos só são geralmente exequíveis após os 6 anos por requererem colaboração, com permanente atenção durante longo período. Em crianças mais pequenas poderá ser feita a avaliação dos campos visuais utilizando o método de confrontação ou ainda, pelos 2 anos, com as chamadas bolas montadas (testes de Sheridan/STYCAR). Ambos são métodos que permitem apenas uma avaliação grosseira.
No teste de confrontação o examinador, sentado em frente da criança a cerca de 60 cm e com os olhos de ambos à mesma altura, mantém o olhar da criança a fixar o seu nariz. Depois introduz de fora para dentro do campo visual, a meia distância entre ambos, um objecto ou os dedos, que a criança assinala assim que os vê, permitindo a comparação da amplitude do seu campo visual com a do examinador. A avaliação deve ser feita em ambos os lados e nos diversos quadrantes, tendo especial atenção para que o examinado fixe continuamente o nariz do examinador. Pode ser feita em monocularidade (utilizando um penso oclusor) e em binocularidade. (Figura 7)

FIGURA 7. Avaliação do campo visual por confrontação
Utilizando o método de Sheridan, um examinador, colocado atrás da criança, introduz sucessivamente no campo visual uma bola montada numa haste (o teste original utiliza as bolas com diâmetros entre 13 mm e 3 mm). Uma outra pessoa, colocada à distância em frente da criança (Figura 2-B), mantém-lhe a fixação do olhar num alvo e observa a reacção assim que a bola é percebida. (Figura 8)
- Os reflexos pupilares que se manifestam por movimentos da pupila relacionam-se com a motilidade intrínseca. Descrevem-se dois tipos de reflexos pupilares: os fotomotores e o de acomodação.
Há dois tipos de reflexos fotomotores: – directo, traduzido por verificação de miose como resultado do estímulo com fonte luminosa; – consensual, traduzido por idêntica resposta pupilar verificável no olho não estimulado pela fonte luminosa.
O reflexo de acomodação obtém-se quando o olho fixa um objecto próximo: a resposta é miose associada a convergência dos olhos. Ou seja, pela aproximação de um objecto seguindo a linha média ântero-posterior em direcção ao nariz da criança avalia-se o movimento de convergência binocular, a amplitude de acomodação e o reflexo da miose que a acompanha.
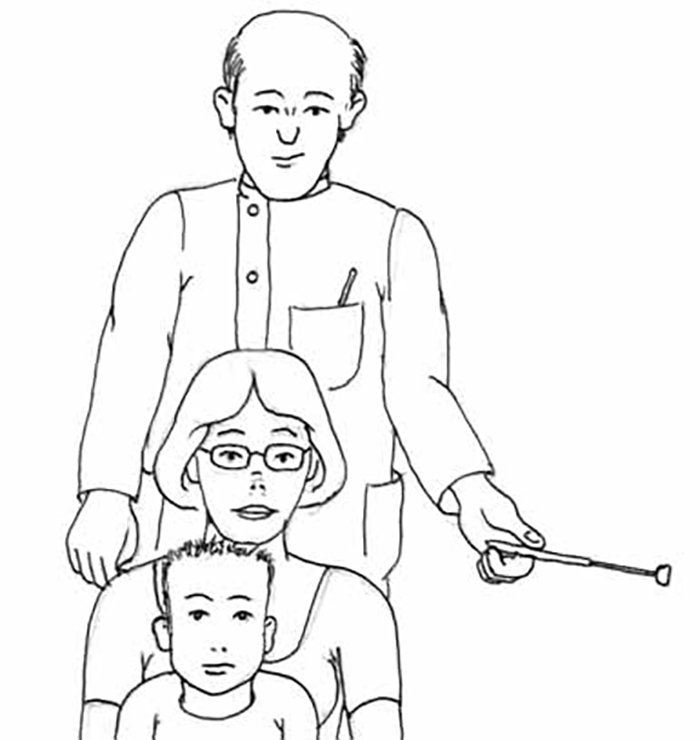
FIGURA 8. Avaliação do campo visual pelo método de Sheridan com bolas montadas
- O exame do fundo ocular – fundoscopia constitui rotina no exame da criança, em Oftalmologia. As características da papila do nervo óptico devem ser avaliadas: coloração, contornos, características da escavação e dos vasos na papila. Igualmente, o restante fundo ocular deve ser analisado, nomeadamente a coloração e homogeneidade, as características dos vasos retinianos, sua coloração, trajecto e relações, bem como a área macular e foveolar. (Figura 9)
Frequentemente, em crianças de pouca idade, é difícil realizar tal observação com pormenor, sobretudo pela escassa colaboração, pela diminuição do diâmetro pupilar, e pela dificuldade em manter a fixação do olhar, o que dificulta a focagem da retina. Estas circunstâncias podem levar à necessidade de dilatação prévia da pupila com paralisia da acomodação, utilizando colírio cicloplégico (por ex. atropina), atitude que deverá ser ponderada pelo médico oftalmologista. Nalguns casos, para que a observação seja viável, poderá ser mesmo necessário o recurso à anestesia.
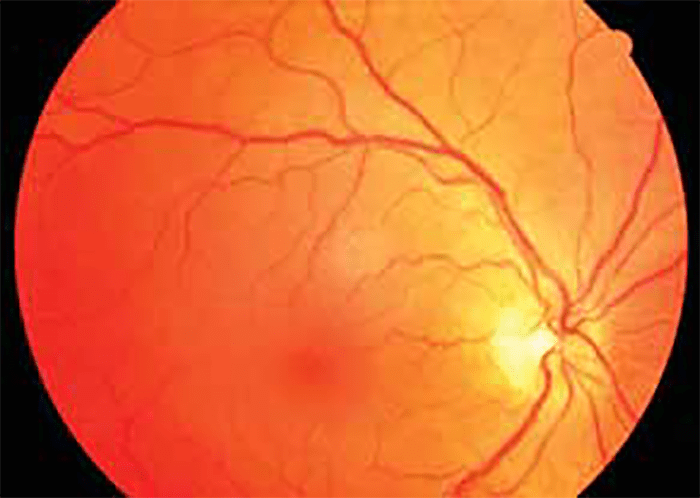
FIGURA 9. Fundoscopia normal
Na impossibilidade duma observação fundoscópica, torna-se fundamental a observação do chamado “reflexo alaranjado” (com um oftalmoscópio colocado a certa distância do globo ocular é observada, em condições de normalidade, a luz de cor alaranjada reflectida pela retina). A observação pode ser facilitada procedendo à dilatação pupilar. A não verificação de tal cor pode ser indicativa de doença ocular. (alínea: 1.)
- Diversos exames complementares de diagnóstico podem ser necessários para o estudo de determinada patologia oftalmológica. Salientam-se, entre outros, certos exames imagiológicos – ecografia, tomografia axial computadorizada (TAC), ressonância magnética (RM), angiografia fluoresceínica, exames especiais do campo visual, exames de ortóptica, exames de neuroftalmologia, exames electrofisiológicos (electrorretinograma/ERG, potenciais evocados visuais/PEV, etc.), cujo âmbito ultrapassa os objectivos deste trabalho. Para melhor compreensão da terminologia, em geral do domínio do oftalmologista, é apresentado um glossário no pressuposto de utilidade para o médico de família e pediatra.
GLOSSÁRIO
Acomodação > fenómeno pelo qual se consegue visualizar os objectos próximos, o que é possível graças à contracção do músculo ciliar e à elasticidade da cápsula do cristalino.
Acuidade visual > capacidade de distinguir dois pontos distintos a determinada distância; este parâmetro mede a actividade macular (visão central).
Campimetria > exploração e determinação do campo visual periférico e central.
Catarata > opacidade do cristalino.
Estereopsia > Capacidade de percepção de imagens com noção de relevo ou de 3 dimensões.
Estrabismo > não alinhamento ocular.
Hifema > colecção de sangue na câmara anterior.
Hipopion > colecção de pus na câmara anterior.
Leucocória > pupila branca (em vez de negra, normal).
Nistagmo > oscilações rítmicas dos globos oculares, independentes dos movimentos oculares normais.
Ortóptica > conjunto de processos de reeducação do olho destinados à correção das pertubações da visão binocular (designadamente estrabismo) e da motibilidade ocular.
Prefixo “exo” > divergente.
Prefixo “eso”ou “endo” > convergente.
Sufixo “foria” > latente.
Sufixo “tropia” > manifesto.
BIBLIOGRAFIA
Campagnoni AT, et al (eds). Developmental Neuroscience. Basel: Karger, 2008
Gallin FP (ed). Pediatric Ophtalmology. New York/Stuttgart: Thieme, 2000
Kliegman RM, StGeme JW, Blum NJ, Shah SS, Tasker RC, Wilson KM (eds). Nelson Textbook of Pediatrics. Philadelphia: Elsevier, 2020
Kline MW, Blaney SM, Giardino AP, Orange JS, Penny DJ, Schutze GE, Shekerdemien LS (eds). Rudolph’s Pediatrics. New York: Mc Graw Hill Education, 2018
Mills MD. The eye in childhood. Am Family Physician 1999; 60: 907-916
Moro M, Málaga S, Madero L (eds). Cruz Tratado de Pediatria. Madrid: Panamericana, 2015
Rogers GL, Jordan CO. Pediatric vision screening. Pediatr Rev 2013; 34: 134-136
Wright KW (ed). Pediatric Ophtalmology for Primary Care. Elk Grove Village,Illinois: American Academy of Pediatrics/AAP, 2008