Definição e importância do problema
A febre reumática (FR) é uma doença que resulta da reacção autoimune tardia provocada por infecção prévia das vias aéreas superiores por Streptococcus beta hemolítico do grupo A. Atingindo o tecido conjuntivo, igualmente afecta múltiplos órgãos e sistemas, nomeadamente coração e vasos, articulações, pele, tecido subcutâneo e o sistema nervoso central.
A faixa etária mais susceptível situa-se entre os 5 e os 15 anos de idade e, na maioria das populações, a incidência da doença é 1,5 a 2 vezes superior em raparigas.
As lesões cardíacas residuais provocadas pela inflamação aguda – doença cardíaca reumática – são responsáveis pela maior parte da morbilidade e mortalidade atribuída à doença.
Este capítulo, versando fundamentalmente uma das componentes da febre reumática – a cardite – não pode ser desligado da doença base, tópico abordado na perspectiva do reumatologista pediátrico (Parte XXIII).
Aspectos epidemiológicos
Esta patologia é a principal causa de doença cardíaca adquirida em crianças e jovens nos países em desenvolvimento.
Nos países industrializados verificou-se, a partir dos anos 50, uma redução drástica da sua incidência, explicável pela introdução da penicilina no tratamento e pela melhoria dos cuidados de saúde e das condições socioeconómicas das populações.
Em Portugal, a febre reumática aguda é actualmente inexistente; no entanto há que atender ao facto de o nosso país acolher, para tratamento, doentes em idade pediátrica provenientes dos países africanos de língua portuguesa onde a prevalência da cardite é relevante.
As mais recentes recomendações internacionais para o diagnóstico da febre reumática definem como população de baixo risco aquela em que a incidência de febre reumática aguda é < 2/100.000 crianças em idade escolar por ano ou a prevalência de doença cardíaca reumática ≤ 1/1.000 habitantes e por ano.
Etiopatogénese e relação com a clínica
A patogénese, multifactorial, tem como ponto de partida uma infecção amígdalo-faríngea causada por Streptococcus β-hemolítico do grupo A de Lancefield. A via de infecção cutânea (geralmente associada a lesões renais) raramente provoca febre reumática.
As estirpes reumatogénicas induzem reacções imunológicas cruzadas entre certos componentes do estreptococo e do organismo humano e, num hospedeiro geneticamente susceptível, lesam tecidos-alvo.
O período que medeia a infecção e a expressão da doença (período de latência) dura, em geral, entre 1 e 5 semanas, podendo ser mais longo (2-6 meses).
A prevalência de Streptococcus do grupo A na orofaringe de crianças saudáveis é ~ 10 a 30%. As infecções estreptocócicas recorrentes constituem o factor predisponente mais importante da ocorrência e recorrência de FR; esta última poderá surgir em cerca de 0,3 a 3% das referidas infecções. Nesta perspectiva, e não existindo vacina, os marcos importantes da prevenção primária são o diagnóstico e tratamento correctos da amigdalite estreptocócica.
Abaixo dos três anos de idade, apenas 10% das amigdalites são de origem estreptocócica; por outro lado, somente 0,5% dos primeiros surtos de febre reumática ocorrem nesta faixa etária. A amigdalite estreptocócica manifesta-se geralmente com início súbito, febre alta, mal-estar, odinofagia, cefaleias, vómitos e dor abdominal. A orofaringe evidencia eritema, muitas vezes com exsudado, e petéquias no palato mole; este quadro acompanha-se de adenomegálias submaxilares dolorosas.
A terapêutica antibiótica, quando iniciada precocemente, reduz a morbilidade e o tempo de evicção escolar.
Manifestações clínicas e exames complementares
As manifestações da febre reumática são variáveis, baseando-se o diagnóstico nos critérios de Duckett Jones, divulgados em 1944. Ao longo dos anos estes critérios têm sido revistos em função do contexto epidemiológico da doença.
Assim, devido à heterogeneidade geográfica da prevalência de febre reumática, as mais recentes recomendações da American Heart Association (AHA) definem critérios de diagnóstico específicos para as populações em que a doença é endémica. Estes critérios incluem sinais clínicos e resultados dos exames complementares de diagnóstico, os quais são seguidamente descritos de modo integrado.
1. Critérios de Duckett Jones
As manifestações major de FR aguda são, por ordem de frequência, a cardite (50%-70%), a poliartrite (35%-65%), a coreia (10%-30%), os nódulos subcutâneos (3%-10%) e o eritema marginado (< 6%).
As manifestações minor são a febre (muito frequente, em particular no primeiro surto), a elevação da velocidade de sedimentação e/ou da proteína C reactiva, e as alterações do ECG. (Quadro 1)
A presença de dois critérios major ou de um major associado a dois minor, tendo como base de prova uma infecção prévia por estreptococo do grupo A, indica uma alta probabilidade de febre reumática.
Em face de antecedentes pessoais de febre reumática ou doença cardíaca reumática estabelecida, o diagnóstico de recorrência apoia-se na evidência de infecção estreptocócica associada a 2 critérios major; 1 critério major e 2 minor ou 3 minor.
QUADRO 1 – Critérios de Jones Revistos (AHA)
| Populações de baixo risco* | Populações de alto risco |
PCR – Proteína C reactiva; VS – Velocidade de sedimentação | |
| Critérios Major | |
| Cardite | Cardite |
| Poliartrite | Mono/poliartrite Poliartralgia |
| Coreia | Coreia |
| Eritema marginado | Eritema marginado |
| Nódulos subcutâneos | Nódulos subcutâneos |
| Critérios Minor | |
| Poliartralgia | Monoartralgia |
| Febre (≥ 38,5ºC) | Febre (≥ 38ºC) |
| VS ≥ 60 mm na 1ª hora e/ou PCR ≥ 3,0 mg/dL | VS ≥ 60 mm na 1ª hora e/ou PCR ≥ 3,0 mg/dL |
| Prolongamento do intervalo PR no ECG | Prolongamento do intervalo PR no ECG |
Cardite
Surgindo precocemente, pode atingir em graus variáveis o pericárdio, miocárdio e endocárdio, sendo a manifestação predominante a valvulite. Na criança, o diagnóstico etiológico da regurgitação mitral pode ser difícil. Em idade pediátrica a probabilidade de uma lesão valvular ser de origem reumatismal é ~ 13% para a regurgitação aórtica isolada, ~ 76% para a regurgitação mitral isolada e ~ 97% para a associação das duas lesões. A cardite tem como sinais clínicos típicos a taquicardia e o sopro de regurgitação mitral, suave, holossistólico, mais audível na ponta e com irradiação para a axila. Na fase aguda, pode auscultar-se o rodado de Carey Coombs, um sopro diastólico suave, curto e de tonalidade grave, mais audível na ponta e axila. A avaliação clínica da cardite permite o diagnóstico em 75% dos casos; denomina-se cardite subclínica aquela em que os estudos de imagem revelam valvulite mitral ou aórtica, na ausência de semiologia compatível.
Nos casos suspeitos, o ecocardiograma com Döppler codificado por cor aumenta a acuidade diagnóstica para cerca de 90%. As alterações morfológicas da fase aguda relacionam-se com o edema da válvula mitral e do aparelho tensor e manifestam-se como alongamento ou rotura de cordas tendinosas, e prolapso ou evidência de nódulos dos folhetos valvulares.
A regurgitação mitral apresenta-se tipicamente como um jacto póstero-lateral verificado por Döppler codificado com cor. Na fase crónica de doença, podem evidenciar-se calcificações valvulares, engrossamento de folhetos e fusão das comissuras da válvula ou das cordas tendinosas, cursando com limitação da sua abertura. (Figuras 1 e 2)
Além do apoio no diagnóstico, o Doppler é importante no seguimento dos doentes com cardite, mediante a avaliação seriada das dimensões das estruturas cardíacas e da sua função.
O ecocardiograma transesofágico é útil no estudo pré-operatório da válvula mitral ou em situações de diagnóstico diferencial menos claro, como a demonstração de rotura de corda tendinosa ou de vegetações.
A lesão miocárdica pode levar a disfunção cardíaca importante, pelas alterações da contractilidade ventricular esquerda e pela regurgitação valvular que se agravam nos casos de surtos repetidos. A insuficiência cardíaca manifesta-se por ortopneia, tosse, edema pulmonar, hepatomegalia e estase venosa. Nas crianças mais novas estas manifestações podem ser subtis. A cardiomegalia é constante, podendo ser comparticipada por derrame pericárdico, frequente nos casos graves. Em 5-10% dos casos há apresentação com cardite grave que pode requerer cirurgia cardíaca urgente ou culminar na morte do doente.
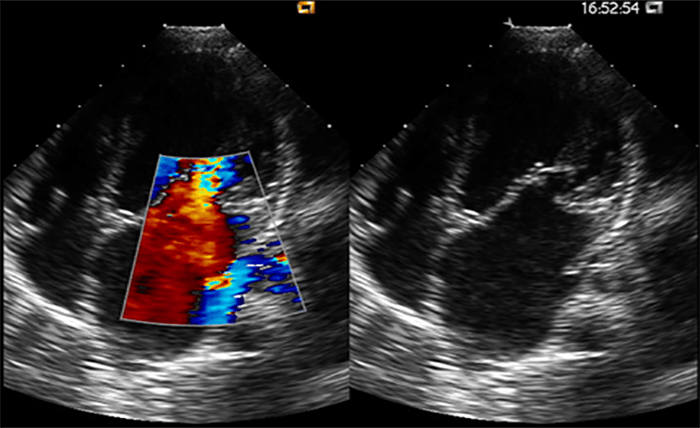
FIGURA 1. Imagens ecocardiográficas de doença mitral reumática. É evidente a dilatação da aurícula esquerda, a limitação da abertura da válvula mitral e a turbulência do fluxo de entrada por Döppler codificado em cor
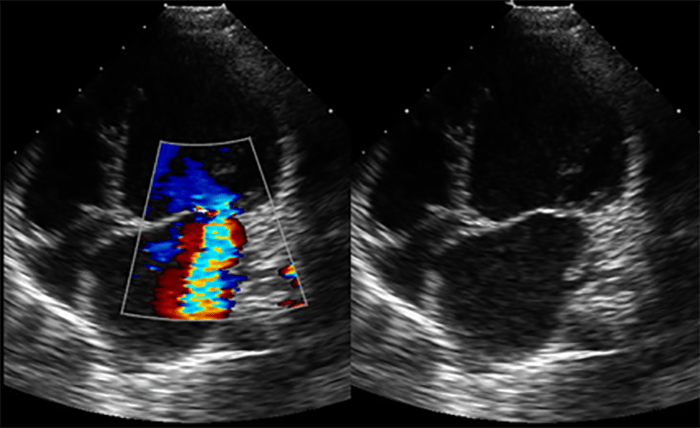
FIGURA 2. Imagens ecocardiográficas de regurgitação mitral de etiologia reumática. Verifica-se dilatação da aurícula esquerda, a incompleta coaptação dos folhetos da mitral e, por Döppler codificado em cor, o fluxo de regurgitação mitral grave
Artrite
Na sua forma mais característica, atinge várias articulações (poliartrite); rara antes dos cinco anos, é migratória, não supurativa, assimétrica e atinge as grandes articulações, nomeadamente joelhos, tornozelos, cotovelos e punhos. Geralmente autolimitada, com uma duração de cerca de 4 semanas, mesmo sem terapêutica, não provoca deformação sequelar das articulações. A resposta sintomática à administração de salicilatos e anti-inflamatórios não-esteróides é característica.
Coreia de Sydenham
Indica compromisso do sistema nervoso central e caracteriza-se por movimentos involuntários despropositados, e exacerbados pelo esforço e stress. É mais frequente no sexo feminino e tem um período de latência longo (1 a 6 meses), tornando difícil a documentação de infecção estreptocócica prévia. É autolimitada, e com recuperação em cerca de 6 meses, mesmo sem terapêutica.
Nódulos subcutâneos
Associam-se a cardite activa, são indolores, pequenos, duros e móveis; surgem na superfície extensora das articulações, ao longo da coluna e na região occipital.
Eritema marginado
É um exantema macular, confluente, não pruriginoso, de cor rosada e bordo serpiginoso, surgindo em geral no tronco e dorso, região proximal dos membros e nádegas mas nunca na face.
Febre
Geralmente presente na fase aguda, cede à terapêutica com salicilatos.
VS e/ou PCR
Muito elevadas na fase aguda, diminuem progressivamente com a melhoria clínica ou em presença de insuficiência cardíaca, voltando a aumentar com a melhoria da função miocárdica. Na coreia, a velocidade de sedimentação é normal. De salientar que o valor da proteína C reativa não sofre flutuações com a insuficiência cardíaca.
ECG
Evidencia intervalo PR aumentado, o qual normaliza com a melhoria clínica (cerca de 6-8 semanas após o início dos sintomas). Alterações inespecíficas do segmento ST e inversão da onda T significam, em geral, miocardite. As arritmias são raras e autolimitadas.
2. Evidência laboratorial
A análise antigénica rápida e o exame cultural do exsudado (faríngeos), se realizados na fase aguda da amigdalite, podem confirmar a etiologia estreptocócica. No entanto, a cultura do exsudado faríngeo é positiva em apenas 2/3 dos casos e não permite a distinção entre a infecção aguda e o estado de portador crónico.
A prova serológica constitui o “padrão de ouro”/gold standard do diagnóstico de infecção por Streptococcus do grupo A: pode ser negativa quando realizada precocemente no decurso da doença e necessita de repetição após 10 a 14 dias. As provas mais utilizadas são a determinação dos títulos de anti-estreptolisina O (TASO) e anti-DNAse B, com “picos” respectivos às 3-6 e às 6-8 semanas de doença.
O doseamento do título de TASO é positivo em mais de 85% dos casos. A associação do TASO à determinação do título de anti-DNAse B eleva a percentagem de detecção de infecção pelo Streptococcus do grupo A para quase 100%. O aumento do título dos anticorpos ao longo do tempo é mais específico que um único doseamento elevado.
Diagnóstico diferencial
Na fase aguda, sendo a febre reumática uma doença febril e inflamatória, essencialmente, há que fazer o diagnóstico diferencial com patologias como a miocardite e pericardite víricas, a doença de Kawasaki e a endocardite infecciosa.
Os casos em que predomina o componente articular, devem distinguir-se da artrite reumatóide juvenil. O modo assimétrico e migratório das lesões das grandes articulações e a rápida resolução da sintomatologia com doses baixas de ácido acetilsalicílico são a favor da febre reumática. Deve ainda fazer-se diagnóstico diferencial com outras artrites como as associadas a lúpus eritematoso sistémico, artrites infecciosas, doença do soro, doença de Lyme, hemoglobinopatias e leucemias.
A endocardite bacteriana que atinja uma válvula mitral com anomalia congénita é uma doença febril que pode simular febre reumática. A presença de baço palpável, petéquias e hematúria microscópica, são dados a favor de endocardite. A velocidade de sedimentação está aumentada nas duas situações, mas as flutuações descritas para a febre reumática em consequência da insuficiência cardíaca não se verificam na endocardite. As hemoculturas positivas são a chave do diagnóstico.
A análise detalhada da morfologia e função da válvula mitral pelo ecocardiograma é importante para o diagnóstico da febre reumática e para a detecção de vegetações em casos de endocardite.
A situação que mais dúvidas oferece é a presença de apenas um critério major, geralmente a artrite. Nestes casos poder-se-á manter o doente em vigilância sob profilaxia antibiótica secundária; se se verificar recorrência da artrite, sem evidência de infecção estreptocócica, fica excluída a etiologia reumatismal.
Prevenção primária
O tratamento mais seguro e eficaz da infecção aguda (ou prevenção primária) faz-se com penicilina benzatínica administrada por via intramuscular em dose única (600.000 UI nas crianças com peso inferior a 20 kg, e 1.200.000 UI nas crianças com peso igual ou superior a 20 kg). Nos raros casos de alergia à penicilina, utiliza-se eritromicina (40 mg/kg/dia) por via oral, administrada durante 10 dias.
Tratamento
Na fase precoce da febre reumática, os anti-inflamatórios, se iniciados intempestivamente, podem mascarar os sinais de inflamação, modificar a velocidade de sedimentação e os aspectos clínicos e ecocardiográficos. Por este motivo, deve privilegiar-se nesta fase o uso de paracetamol como analgésico.
Após o diagnóstico de febre reumática deve iniciar-se terapêutica com ácido acetilsalicílico (80-100 mg/kg/dia), cuja dose deverá ser reduzida lentamente (ao longo de 4-6 semanas), à medida que se verifique melhoria clínica e diminuição da velocidade de sedimentação.
A corticoterapia é indicada nos casos de cardite grave com insuficiência cardíaca, resistente à terapêutica. Utiliza-se a prednisolona na dose de 1-2 mg/kg/dia durante duas a quatro semanas, reduzindo-se durante as duas semanas seguintes (25% por semana). No período de desmame, deverá reiniciar-se ácido acetilsalicílico para evitar recaídas.
Continua a ser preconizado o repouso absoluto no leito, como medida de redução do trabalho cardíaco.
O tratamento cirúrgico, raramente necessário na fase aguda, está indicado nos casos com lesões valvulares importantes. No entanto, a reparação valvular nesta fase pode ser tecnicamente difícil e está associada a necessidade frequente de reoperação tardia.
O Quadro 2 sintetiza o esquema de tratamento da cardite de acordo com as manifestações clínicas.
QUADRO 2 – Tratamento de acordo com as manifestações clínicas
| Artrite | Cardite ligeira | Cardite moderada | Cardite grave | Coreia | |
| ICC – Insuficiência cardíaca congestiva | |||||
| Repouso no leito | 1 – 2 semanas | 3 – 4 semanas | 4 – 6 semanas | Enquanto ICC | Redução de stress físico e emocional |
| Penicilina G benzatínica | < 20 kg – 600.000 U ≥ 20 kg – 1.200.000 U | ||||
| Ácido acetilsalicílico | Início com 50 – 60 mg/kg/dia 4id, aumentando até 80 – 100 mg/kg/dia 4id | ||||
| 1 – 2 semanas | 3 – 4 semanas | 6 – 8 semanas | 2 – 4 meses | 0 | |
| Prednisolona | 1 – 2 mg/kg/dia 4id (max. 80 mg) | ||||
| 0 | 0 | 0 | 2 – 4 semanas | 0 | |
| Carbamazepina | 6 – 20 mg/kg/dia 3id (max. 1500 mg/dia) | ||||
| 0 | 0 | 0 | 0 | Continuar 2 – 4 semanas após cessação de sintomas | |
Prevenção secundária
A prevenção secundária é tão importante quanto a prevenção primária. Na ausência de novos surtos, a maioria das alterações cardíacas resultantes da febre reumática melhora, e a função cardíaca pode normalizar. Por outro lado, as sequelas dos surtos subsequentes, sempre mais graves do que as do primeiro surto, produzem lesões quase sempre irreversíveis. Por estas razões, a prevenção secundária, importante no prognóstico da doença, é feita com penicilina benzatínica administrada por via intramuscular nas mesmas doses que para a prevenção primária, com intervalos de quatro semanas.
Na presença de sequelas, a profilaxia deverá durar toda a vida (mesmo após eventual cirurgia). Nos casos sem sequelas, nomeadamente doença valvular persistente, a profilaxia é feita até à idade adulta. Nos doentes com lesões valvulares, está indicada profilaxia da endocardite bacteriana mesmo após cirurgia. (Quadro 3)
Nos países endémicos (como os de África, América do Sul, Índia, Filipinas) o intervalo deve ser encurtado para três semanas. Nos raros casos de alergia à penicilina, está indicada a profilaxia por via oral (eritromicina ou sulfonamidas – sulfadiazina ou sulfisoxazol), em que a adesão e a eficácia são menores. A penicilina V (oral) não está comercializada em Portugal.
QUADRO 3 – Duração da profilaxia secundária preconizada pela OMS
| OMS – Organização Mundial de Saúde | |
| Categoria do doente | Duração da profilaxia |
| Ausência de cardite comprovada | 5 anos após o último surto de doença ou até aos 18 anos (o que for mais longo) |
| Cardite ligeira (regurgitação mitral/aórtica ligeiras) | 10 anos após o último surto de doença ou até pelo menos aos 25 anos |
| Doença valvular grave | Vitalício |
| Após cirurgia valvular | Vitalício |
BIBLIOGRAFIA
Cruz E, Ivy D, Jaggers J (eds). Pediatric and Congenital Cardiology, Cardiac Surgery and Intensive Care. London: Springer-Verlag, 2014
Gewitz MH, et al. “Revision of the Jones criteria for the diagnosis of acute rheumatic fever in the era of Doppler echocardiography. A scientific statement from the American Heart Association.” Circulation 2015; 131: 1806-1818
Kliegman RM, StGeme JW, Blum NJ, Shah SS, Tasker RC, Wilson KM (eds). Nelson Textbook of Pediatrics. Philadelphia: Elsevier, 2020
Kline MW, Blaney SM, Giardino AP, Orange JS, Penny DJ, Schutze GE, Shekerdemien LS (eds). Rudolph’s Pediatrics. New York: Mc Graw Hill Education, 2018
Moro M, Málaga S, Madero L (eds). Cruz Tratado de Pediatria. Madrid: Panamericana, 2015
Park MK (ed). Park’s Pediatric Cardiology for practitioners. Philadelphia: Elsevier, 2014
World Health Organization Technical Report Series 923 (2004) Rheumatic fever and rheumatic heart disease: report of a WHO expert consultation, Geneva, 29 October-1 November 2001. www.who.int/entity/cardiovascular_diseases/resources/trs923/en/