Objectivos do primeiro exame clínico do RN
O primeiro exame clínico do RN, com especificidades relativamente ao exame clínico do lactente e criança em geral, tem como objectivos fundamentais:
- Avaliar a adaptação fetal à vida extra-uterina;
- Detectar anomalias congénitas (muitas vezes identificadas ou suspeitadas por exame imagiológico pré-natal);
- Avaliar a maturidade física e neurológica.
Tal exame implica a realização de anamnese perinatal (que, na perspectiva de antecipação de cuidados, deverá ser feita idealmente na fase pré-natal ou no pré-parto, à mãe grávida), entrando em conta com os dados obtidos a partir do Boletim da Grávida; este incluirá registos importantes relativos aos exames clínicos no âmbito da vigilância pré-natal (designadamente evolução da altura uterina, dados ecográficos, etc.) e a eventuais procedimentos englobados no conceito de diagnóstico pré-natal.
Anamnese
Os dados da anamnese a registar no processo clínico são sistematizados do seguinte modo:
- Filiação, idades materna e paterna, morada, dia e hora de nascimento, nº do processo clínico;
- Antecedentes familiares
Doenças genéticas, anomalias congénitas, doenças endócrinas, doenças metabólicas, sífilis, tuberculose, infecção por VIH, SIDA, etc.; - Antecedentes maternos
Idade, profissão, situação económico-social (índice de Graffar), consanguinidade, grupos sanguíneos (AB0 e Rh), doenças endócrino-metabólicas (diabetes, hipo ou hipertiroidismo, outras), hábitos de tabaco ou álcool, doenças hematológicas (anemia, púrpura, outras), hipertensão, epilepsia, infecções do grupo TORCHS), etc.; - Antecedentes paternos
Idade, profissão, situação económico-social, estado de saúde, grupos sanguíneos (designadamente se mãe do grupo 0 ou Rh negativo).
Nota importante: a componente social/ambiental dos progenitores ou tutores pode ser avaliada através da chamada escala de Graffar (Consultar Anexos /vol. 3). |
- Antecedentes obstétricos
Gravidezes anteriores (por ex. prematuridade, disfunção placentar, gemelaridade, iso-imunização, morte fetal, tipos de parto, aborto, etc.), drogas administradas durante a gravidez e parto, data do 1º dia da última menstruação, patologia da gravidez (eclâmpsia, síndroma antifosfolípida, hipertensão, lúpus eritematoso sistémico, doença renal crónica, hemorragia do terceiro trimestre, placenta prévia, ameaça de aborto, hospitalizações, etc.), características do parto (duração do trabalho de parto, febre intra-parto, via baixa, fórceps, cesariana, manobras de versão, tempo de ruptura da bolsa de águas, líquido amniótico (límpido, tinto de mecónio, fétido, quantidade- oligo ou polihidrâmnio, etc.), apresentação do RN, peso e aspecto da placenta (em condições de normalidade, cerca de 1/5 a 1/6 do peso do RN, eventuais zonas de enfarte, etc.), anestesia, analgesia, etc.;
- Interpretação dos dados colhidos
Determinados dados colhidos através da anamnese poderão ser de grande utilidade no que respeita à detecção antecipada de possíveis problemas:
- Contacto da grávida com determinadas infecções → possível infecção no RN,
- Hábitos de fumo com tabaco → baixo peso de nascimento,
- Abuso de álcool → síndroma alcoólica fetal,
- Gravidez em adolescente → baixo peso de nascimento e/ou prematuridade,
- Febre materna ou febre intra-parto → possível infecção no RN,
- Progressão ponderal na gravidez: deficiente → baixo peso de nascimento; excessivo → diabetes materna, macrossomia fetal,
- Hipertensão arterial na gravidez → restrição do crescimento intra-uterino,
- Oligo-âmnio → possível anomalia nefrourológica,
- Poli-hidrâmnio → possível anomalia do SNC ou do tubo digestivo.
Exame objectivo
Sendo fundamental recordar a importância da prevenção das infecções, cabe chamar a atenção para a obrigatoriedade da lavagem das mãos e antebraços do observador antes da realização do exame objectivo (como os cirurgiões antes da operação); em situações especiais poderá estar indicada a realização do mesmo com luvas esterilizadas (e, eventualmente, de barrete, máscara e óculos de protecção).
No bloco de partos, após o nascimento, conhecendo o índice de Apgar, é realizado um primeiro exame objectivo sumário para avaliação do peso, comprimento, perímetro cefálico, comportamento e vitalidade (choro vigoroso, gemido, etc.), cor da pele (por ex. rosada, pálida, cianótica), actividade motora e postura dos membros (simetria ou assimetria, sendo que toda e qualquer assimetria de postura é anómala), frequência cardíaca/FC (normal:100-160 batimentos/minuto), frequência respiratória/FR (normal: 40-50 ciclos/minuto, índice de Silverman, pressão arterial/PA (em casos especiais), tempo de recoloração capilar da pele detectado por compressão digital na face anterior do tórax (normal até 3 segundos), detecção de anomalias congénitas (por ex. imperfuração anal), verificação dos vasos umbilicais (1 veia e 2 artérias), etc..
O exame objectivo mais pormenorizado e estruturado em alíneas que a seguir se discriminam (exame físico geral e exame físico por regiões), poderá ser realizado nas 2 a 4 horas a seguir ao parto, idealmente na presença dos pais; deverá aproveitar-se este acto médico para explicar os procedimentos realizados e esclarecer eventuais dúvidas surgidas.
A propósito da descrição dos aspectos semiológicos é abordada, nalgumas situações, a respectiva interpretação etiopatogénica.
Inspecção geral
Deve ser realizada antes de se proceder ao exame objectivo sistematizado por regiões. O RN deve estar sem roupa, numa marquesa própria, sob fonte de calor.
*Postura
No RN de termo verifica-se: cabeça em rotação lateral ou na linha média (região occipital assente no plano do berço); flexão simétrica dos segmentos dos membros superiores (antebraço sobre o braço e braço sobre o tronco) e semiflexão, também simétrica dos segmentos dos membros inferiores; dedos flectidos sobre as mãos; durante o choro executa movimentos dos quatro membros e da região cérvico-cefálica. (Figura 1)
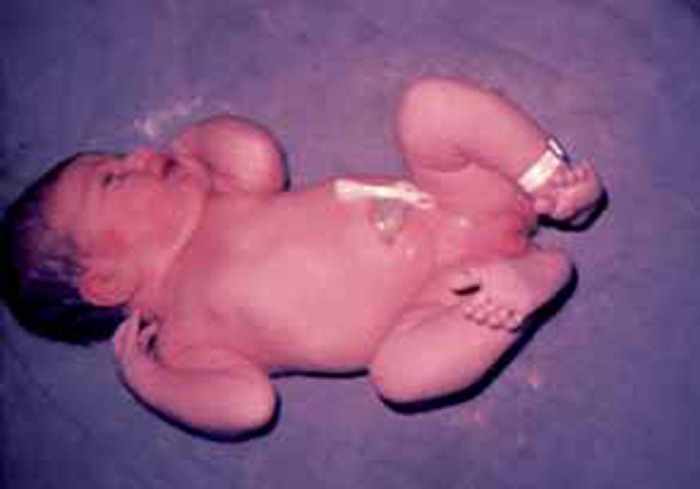
FIGURA 1. Postura de RN de termo. (URN-HDE)
No RN pré-termo, os membros superiores e inferiores assumem posição em extensão pela hipotonia compatível com a imaturidade (Figura 2); à medida que avança a maturidade, a tendência para a flexão dos membros verifica-se no sentido membros inferiores (os primeiros a ficarem flectidos) → membros superiores (flexão em idade gestacional mais avançada).
Nos casos de fractura de clavícula ou de lesão óssea por sífilis congénita pode haver hipomobilidade do membro do lado afectado (superior na primeira hipótese, superior ou inferior na segunda hipótese).
Na apresentação de nádegas, os membros inferiores podem evidenciar uma postura assimétrica (Figura 3); nas apresentações de face, hiperextensão da cabeça; na paralisia do plexo braquial, extensão, pronação e rotação interna dum membro superior unilateralmente ou mão pendente unilateral (exemplos de assimetrias). Ou seja, e reiterando, toda e qualquer assimetria – estática ou de movimento – é considerada anómala.
*Fácies
Deve verificar-se a simetria da face (assimetria do sulco nasogeniano menos marcado, comissura labial mais aproximada da linha média e pálpebra superior do mesmo lado menos encerrada, sugestivos de paralisia facial periférica), fácies sui generis como na síndroma de Down, na síndroma de Edwards, fácies pletórica de “lua cheia” como nos RN de mãe diabética, fácies com retrognatismo, como na síndroma de Pierre Robin, fácies de bebé colódio, etc.. (Figura 4)
Um aspecto designado habitualmente por máscara equimótica (cor azulada da fronte e face como resultado da confluência de petéquias e pequenas sufusões) resulta de hipertensão no território da veia cava superior, em geral relacionável com circular do cordão apertada; poderá também ocorrer no contexto de parto precipitado, com período expulsivo rápido com consequente compressão e descompressão torácica bruscas, originando hipertensão no território da veia cava superior. (ver capítulo sobre lesões traumáticas)
*Choro
No RN de termo saudável, o choro é vigoroso, de tonalidade variável; a verificação de choro fraco, acompanhado ou entrecortado de gemido e/ou de dificuldade respiratória, agudo e monótono (o chamado “grito cerebral”) traduz situação anómala de etiopatogénese diversa. O chamado “choro miado” ou símile miar do gato é típico da “síndroma do miar do gato” ou cri du chat.
*Pele
No que respeita à textura, ela é muito variável (desde brilhante, lisa, gelatinosa no RN pré-termo a áspera, descamativa no RN pós-termo ou com antecedentes de disfunção placentar). Quanto à cor, pode evidenciar palidez (por anemia), cor vermelha viva ou aspecto pletórico, típica das situações de policitémia/ hiperviscosidade, ou icterícia (seguramente patológica se evidenciada precocemente -1as 24 horas de vida).
A cianose das extremidades (acrocianose ou periférica), traduzindo instabilidade vasomotora ou menor velocidade circulatória nas mãos e pés, provocada pelo frio, é muito frequente (sobretudo nos membros inferiores); regride geralmente com o aquecimento. A cianose dita central é notória ao nível da língua, leitos ungueais e lobos da orelha. O aspecto de pele marmoreada pode traduzir hipovolémia ou acção do frio.
As equimoses de etiopatogénese diversa, poderão traduzir fragilidade capilar, mais frequente no RN pré-termo; a localização depende da apresentação fetal.
A vernix caseosa é tanto mais abundante quanto menor a idade gestacional; nos RN de termo é observada sobretudo nas pregas de flexão.
Trata-se de matéria gorda de consistência saponácea que cobre parcialmente a pele do feto e RN; formada por sebo e células epiteliais descamadas e por pelos da penugem, tem como funções fundamentais a protecção da pele e o isolamento térmico.
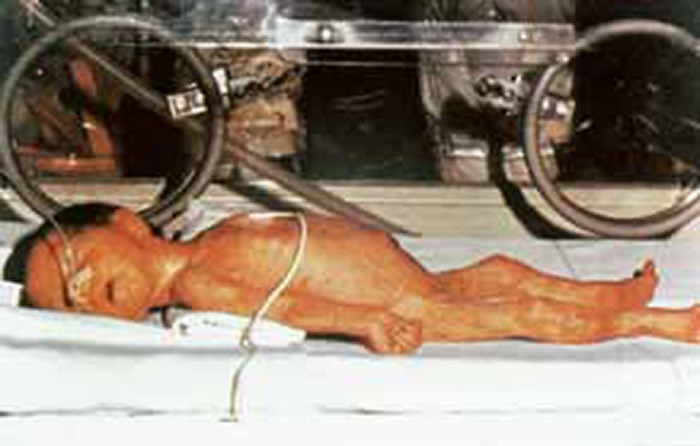
FIGURA 2. Postura de RN pré-termo. (URN-HDE)
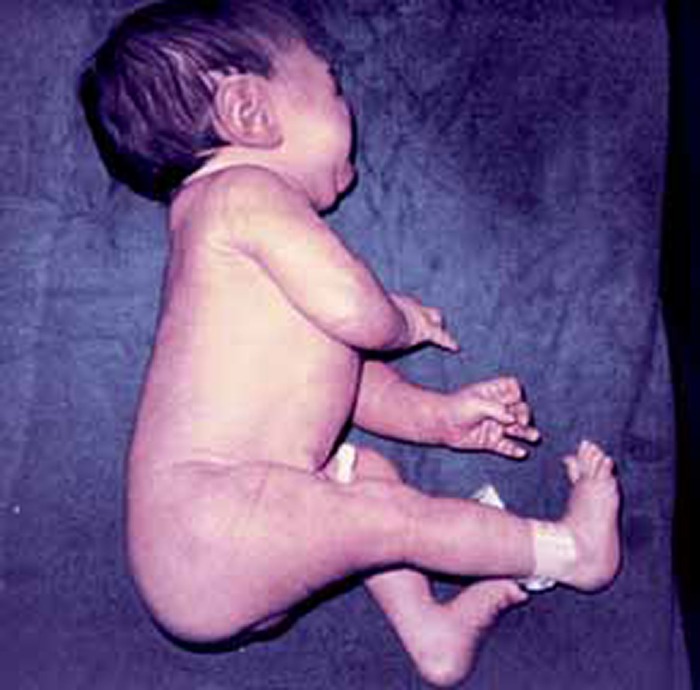
FIGURA 3. Postura assimétrica dos membros inferiores em RN com apresentação de nádegas/parto pélvico. (URN-HDE)
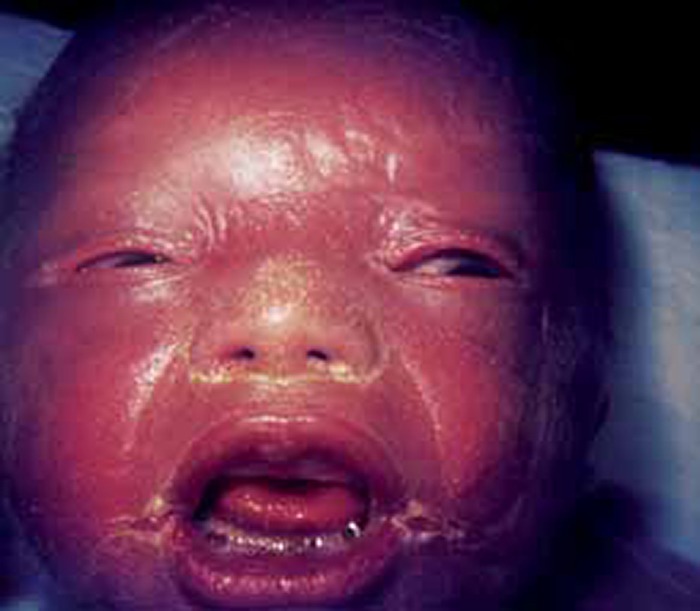
FIGURA 4. Fácies de ictiose (bebé colódio). (URN-HDE)
A pele (assim como faneras e cordão umbilical) poderão estar cobertos por mecónio eliminado por surtos durante a gestação como resultado de episódios de hipóxia.
Outros achados detectáveis à simples inspecção:
- Hemangioma capilar, angioma plano ou nevus telangiectásico
Este achado, que regride em geral durante o primeiro ano de vida, observa-se mais frequentemente na fronte, pálpebras superiores e nuca;
A verificação de angioma extenso e verrucoso em segmento cefálico, no território do trigémio (hemifronte/face) pode fazer parte da síndroma de Sturge-Weber; pode verificar-se associação a angioma das leptomeninges; - Hemangioma cavernoso
Nesta situação o aspecto do angioma é uma massa arredondada, firme, com cor de vinho ou arroxeada-avermelhada, simile framboesa, de localização diversa; em geral regride até aos 2-3 anos no sentido centrífugo.
Na síndroma de Kasabach-Merritt existe associação de grande hemangioma a trombocitopenia; - Eritema tóxico ou tóxico-alérgico
Consiste em lesões eritematopapulosas com centro mais claro ou amarelo, predominando no tronco. Detectadas no 2º-3º dias de vida, verifica-se regressão espontânea até aos 7-10 dias;
- Milium sebáceo
Por acção dos estrogénios maternos poderão surgir pequenas granulações com o tamanho de cabeça de alfinete, esbranquiçadas, formadas por pequenos quistos intra-epidérmicos localizados predominantemente no nariz e mento. Trata-se duma situação transitória (semanas) e sem significado patológico, resultante da dilatação dos canais sudoríparos ou dos folículos pilosos;
- Mancha mongólica
É uma mácula de cor azul-esverdeada, mais frequente e de maior dimensão na raça preta, desaparecendo até cerca dos 3-5 anos. Localiza-se mais tipicamente nas regiões lombossagrada, glútea, podendo, nalguns casos, atingir a região dorsal. A etiopatogénese relaciona-se com imaturidade da pele, da migração dos melanócitos e com factores raciais; (Figura 5) - Lanugo
O lanugo é uma “penugem” ou conjunto de pelos finos que recobrem o corpo, mais frequentemente e com maior extensão nos RN pré-termo; - Fenómeno “arlequim”
Trata-se duma alteração vasomotora transitória (minutos) e curiosa: hemicorpo rosado e hemicorpo pálido, sendo que existe uma linha recta de separação notória a meio do tronco, como que traçada a régua;
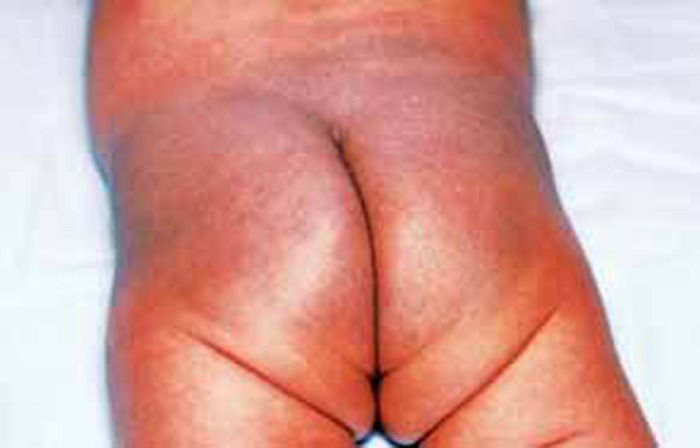
FIGURA 5. Mancha mongólica de grandes dimensões: nádegas e região dorsolombar. (URN-HDE)
- Pênfigo palmo-plantar
Corresponde a lesões bolhosas cutâneas contendo líquido seroso relacionáveis com sífilis congénita (um dos tipos de lesão cutâneo-mucosa de etiologia sifilítica, ou sifílide); - Pústulas com rubor circundante (foliculite), frequentemente de etiologia estafilocócica.
Parâmetros vitais e somatometria
Já nos referimos aos parâmetros vitais ao abordar o exame imediato do RN no bloco de partos.
No que respeita à somatometria (parâmetros peso, comprimento e perímetro cefálico), cabe referir:
- Noções práticas, salientando as seguintes correspondências: a cabeça+tronco correspondem a 2/3 do comprimento do RN, enquanto os membros inferiores, a 1/3 do mesmo comprimento; por sua vez, o perímetro cefálico corresponde ao comprimento “sentado”, ou seja, ao segmento superior;
- O peso, comprimento e perímetro cefálico devem ser relacionados com a idade gestacional através da consulta das chamadas curvas de crescimento intra-uterino, precisamente para detectar eventuais desvios do crescimento fetal, o que tem implicações na avaliação do risco do RN. (Figura 6)
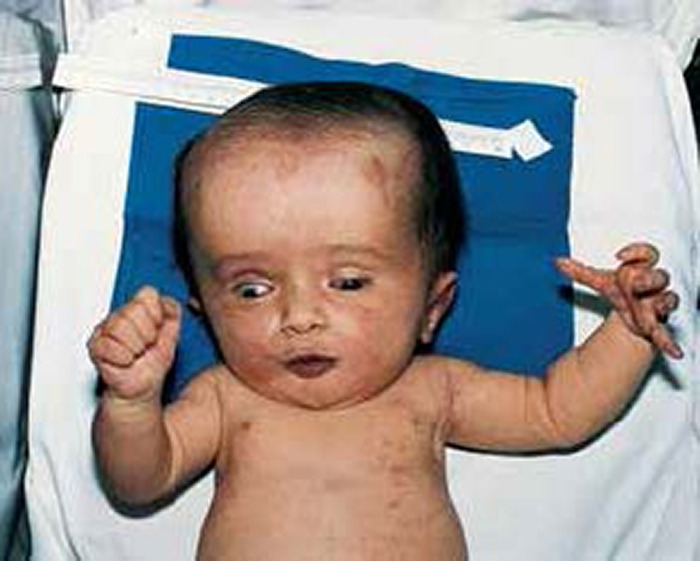
FIGURA 6. RN com macrocefalia por hidrocefalia; perímetro cefálico > percentil 90. (URN-HDE)
Cabeça
*Crânio
De acordo com a semiologia clínica clássica, deverá proceder-se à inspecção, palpação e percussão do crânio (e eventualmente auscultação dependendo do contexto clínico).
Em função do modo de apresentação fetal poderá detectar-se assimetrias transitórias através da simples inspecção, assim como sinais de lesões traumáticas.
Através da palpação identifica-se:
- Fontanela anterior (em losango, com diagonais ~ 2,5 x 2 cm) e a fontanela posterior (com < 0,5 cm em condições de normalidade); fontanela procidente e hipertensa sugere hipertensão intracraniana; fontanela deprimida é detectada em caso de desidratação; fontanela posterior de dimensões > 0,5 cm implica investigar possível hipotiroidismo. De salientar que o exame das fontanelas deverá ser sempre enquadrado na dinâmica do crescimento em geral, e sempre conjugado com o perímetro cefálico, sendo que dimensões muito reduzidas da fontanela anterior poderão sugerir encerramento precoce das suturas;
- Suturas
Investiga-se, quer cavalgamento, quer diástase ou afastamento, que constituem sinais anómalos. - Tumefacções
As tumefacções podem ser englobadas em dois tipos:- Da linha média (devendo ser consideradas até prova em contrário como anomalias congénitas por defeito de encerramento do tubo neural (por ex. encefalocele, por vezes de pequenas dimensões),
- Não obedecendo a noção de simetria (bossa serossanguínea e céfalo-hematoma).
A chamada bossa serossanguínea é uma tumefacção mole que ultrapassa o limite das suturas, notória no pós-parto imediato como resultado do edema de compressão do couro cabeludo (zona de apresentação) regredindo nos dias seguintes.
O chamado céfalo-hematoma é uma tumefacção ovóide, não necessariamente detectável no pós-parto imediato, aumentando de dimensões (ao contrário da bossa serossanguínea) e limitada às suturas (também ao contrário do que acontece com a bossa serossanguínea); trata-se duma colecção hemática subperióstica de consistência firme com sensação de flutuação; respeita as suturas, porque o periósteo é “independente” de osso para osso. Sendo colecção hemática subperióstica, se a mesma surgir atipicamente no pós-parto imediato, ela poderá constituir um epifenómeno de fractura óssea no contexto de parto laborioso e traumático. Existe tendência para calcificação/endurecimento da tumefacção, que se torna imperceptível nos meses ou anos seguintes à medida que o crânio cresce. (Figura 7)
A auscultação do crânio poderá detectar sopro, situação compatível com fístula arteriovenosa intracraniana.
*Face
Ao nível da face, a pesquisa de sinais incide sobre os olhos, nariz, orelhas, boca e região mandibular.
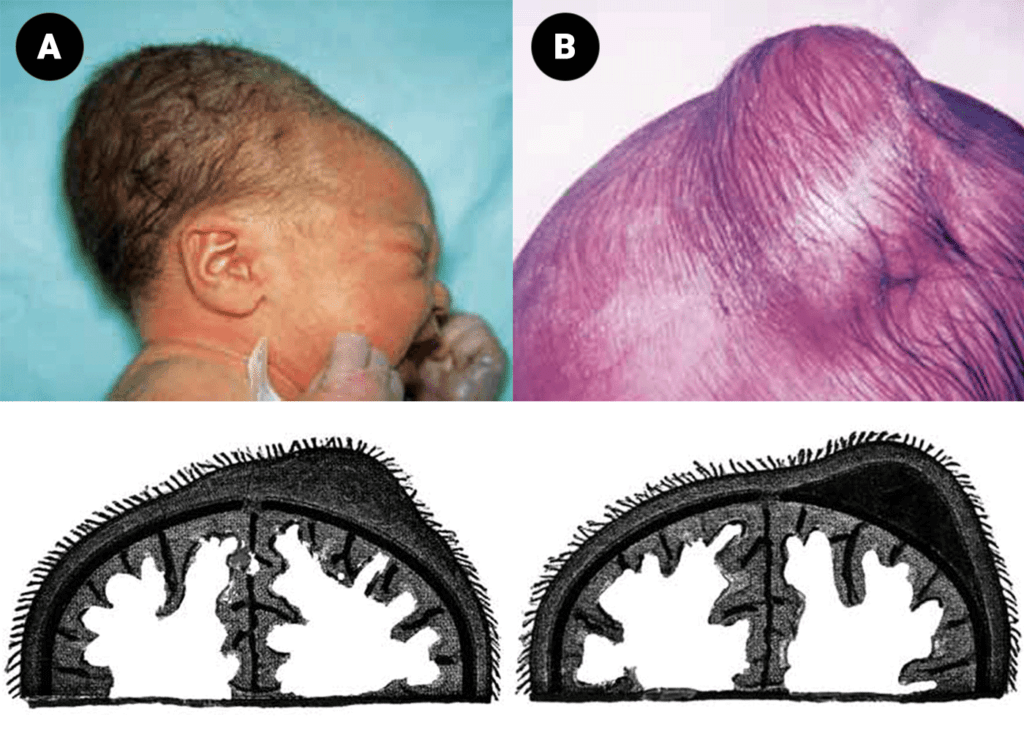
FIGURA 7. Tumefacção da cabeça: A – Bossa serossanguínea; B – Céfalo-hematoma. (URN-HDE)
Olhos
Pálpebras
As pálpebras permanecem na maior parte do tempo encerradas. Na inspecção das pálpebras deve analisar-se a inclinação das respectivas fendas (eixo simile-horizontal, mongolóide ou em V, e antimongolóide ou em “A”) assim como os respectivos movimentos; ptose (em relação com paralisia do 3º par craniano ou doença miopática; não encerramento (em relação com paralisia do 7º par), etc.; edema (em relação com a apresentação no parto).
Pupilas
Em situação de normalidade são de dimensões iguais reagindo à luz.
A presença de pupila “branca”, mais notória quando a pupila está mais dilatada, com a designação de leucocória, significa que existe processo patológico posterior à pupila, eventualmente grave, localizado no cristalino, vítreo ou retina. Pode tratar-se, com maior frequência, de catarata, retinoblastoma, ou retinopatia da prematuridade.
Conjuntivas
As hemorragias subconjuntivais, transitórias e raras, resultam de hipertensão no território da veia cava superior durante o parto.
Córnea
A verificação de córnea aumentada e opaca impedindo a visualização da íris é compatível com situação de glaucoma congénito.
Cristalino
A verificação de opacidade do cristalino (catarata) comprova-se incidindo foco luminoso perpendicularmente à íris, através da pupila (utilizando oftalmoscópio para melhor avaliação): em vez da visualização do fundo “avermelhado normal” [na gíria, o chamado REFLEXO VERMELHO NORMAL], obtém-se um fundo “branco” devido ao obstáculo da opacidade do cristalino interposto entre o cristalino e o fundo ocular. (De salientar que a noção semiológica de pupila de “cor branca” ou leucocória pode traduzir igualmente patologia do segmento posterior do olho, nomeadamente retina, exemplificando-se com o retinoblastoma).
| Nota importante: alteração do Reflexo Vermelho com ou sem estrabismo, e ou leucocória, e ou antecedentes familiares de retinoblastoma implicam observação urgente por oftalmologista. |
Esclerótica
De cor branca no RN de termo, a cor é azul no RN pré-termo e no RN com osteogénese imperfeita.
Nariz
Ao nível do nariz deve pesquisar-se essencialmente a forma (as anomalias de forma podem relacionar-se com defeitos intrínsecos do desenvolvimento, ou com deformações por pressão extrínseca relacionada com a posição in utero ou o próprio parto) e a permeabilidade das fossas nasais e dos coanos.
A obstrução nasal acompanhada de exsudado mucopurulento ou mucopiossanguinolento unilateral ou bilateral pode constituir sinal de sífilis congénita precoce.
A atrésia uni ou bilateral dos coanos pode suspeitar-se em caso de cianose que diminui com o choro; em tal circunstância deve introduzir-se uma sonda de polietileno para confirmação ou exclusão.
Orelhas
Os aspectos essenciais a pesquisar dizem respeito à forma, dimensões, implantação, obstrução do meato externo, presença de fístulas retroauriculares e apêndices pré-auriculares.
Considera-se implantação baixa se a hélice* se localizar abaixo duma linha imaginária horizontal que une as duas comissuras palpebrais externas. (Figura 8)
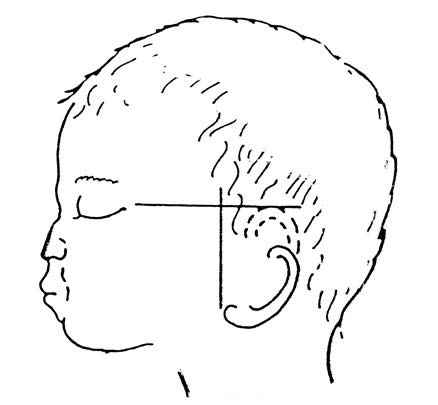
FIGURA 8. Implantação das orelhas. Tracejado: implantação normal; a cheio: implantação baixa. (consultar texto)
*Hélice da orelha (em inglês ou francês: helix) – prega saliente, em semicírculo, que rodeia o pavilhão da orelha, desde a concha à parte superior do lóbulo. |
As alterações de forma e posição estão frequentemente associadas a anomalias renais, do primeiro arco branquial e a cromossomopatias.
Boca e região mandibular
No exame objectivo da boca deve averiguar-se sobre os seguintes aspectos: lábios (fenda labial ou lábio leporino? – Capítulo sobre anomalias cromossómicas – Figura 4 -, assimetria da comissura labial? por vezes só notória quando o RN chora, e relacionável com paralisia do facial), filtro (longo, na fetopatia alcoólica, curto na síndroma de Di George), retrognatismo por hipoplasia do maxilar inferior (um componente da síndroma de Pierre Robin, por ex.), orofaringe, palato duro e mole (fenda palatina?, úvula bífida? desvio da úvula?), tumefacções da mucosa e gengivas (quistos de retenção gengival? dente congénito? – por vezes associado a síndroma de Ellis van Creveld, implicando extracção pelo risco de aspiração para a via aérea), língua (macroglóssia sugerindo hipotiroidismo, síndroma de Beckwith-Wiedemann, síndroma de Down, glicogenose do tipo II (doença de Pompe, etc.).
A presença de secreções arejadas/saliva abundantes reaparecendo após aspiração pode levantar a suspeita de atrésia do esófago, designadamente havendo antecedentes de poli-hidrâmnio e sinais ecográficos pré-natais sugerindo obstrução do tubo digestivo superior.
A presença de exsudado branco semelhante a “leite coagulado” sobre as gengivas, face interna da região geniana e língua sugere infecção por Candida (monilíase oral ou “sapinhos”); trata-se de situação evidenciada ao cabo de alguns dias após o nascimento.
As chamadas pérolas de Epstein (alterações benignas e irrelevantes) são pequenas tumefacções do tamanho de cabeça de alfinete (correspondendo a quistos de inclusão, com acumulação de células epiteliais), por vezes agrupadas em número de 2-3, na linha média, tipicamente na transição do palato duro com o palato mole; regridem em semanas. (Figura 9)
As chamadas aftas de Bednar (evidenciadas após a primeira semana de vida) são úlceras localizadas bilateralmente ao nível do palato mole e da procidência das apófises pterigoideias; trata-se de lesões traumáticas raras relacionadas possivelmente com o fenómeno de sucção.
A rânula é uma tumefacção quística sublingual secundária a obstrução do canal excretor da glândula salivar sublingual.
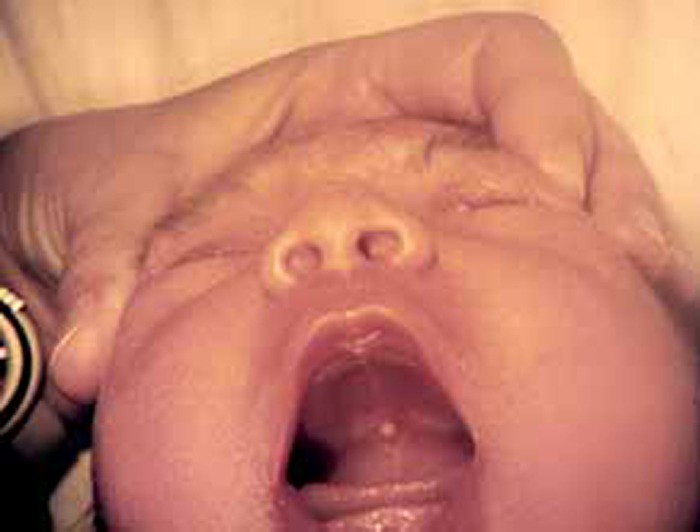
FIGURA 9. Pérolas de Epstein. (URN-HDE)
Pescoço
Como característica fisiológica do RN, o pescoço é curto, sendo que, em situações anómalas como a síndroma de Klippel-Feil, é excessivamente curto, o que se explica pela fusão de vértebras cervicais.
Através da inspecção pode observa-se o chamado pterygium colli ou prega bilateral do pescoço, simétrica, muito saliente, fazendo “ponte” entre a apófise mastoideia e os ombros.
Ao longo do bordo anterior do esternocleidomastoideu há que pesquisar tumefacções quísticas e fístulas branquiais. Por vezes detecta-se (somente após a 2ª-3ª semana) uma tumefacção esferóide dura, com cerca de 1 a 3 cm de diâmetro, ao longo de um dos feixes do referido músculo a qual corresponde a hematoma (surgido no contexto de traumatismo de nascimento); a retracção e encurtamento consequentes do músculo poderão originar torcicolo (torção do pescoço com inclinação da cabeça).
Na linha média deve igualmente pesquisar-se a presença de quisto ou fístula do canal tiroglosso, assim como de tiroideia aumentada de volume (bócio congénito).
Deve proceder-se igualmente à auscultação da base do pescoço.
Tórax
Podem ser pesquisados os seguintes aspectos: forma cilíndrica, variações morfológicas (em funil, em quilha, com o apêndice xifoideu saliente), tumores (Figura 10), glândulas mamárias tumefactas – não ocorrendo em todos os RN, em geral a partir do final da 1ª semana com regressão ulterior); deve igualmente verificar-se a distância intermamilar: mamilos muito lateralizados poderão enquadrar-se em síndromas malformativas.
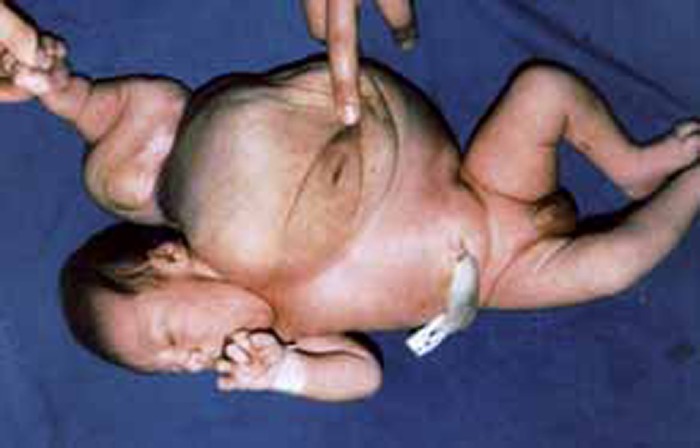
FIGURA 10. Linfangioma quístico da parede do tórax e membro superior esquerdo. (URN-HDE; cortesia do Dr. J. Azevedo Coutinho)
O tipo de respiração é abdominal ou tóraco-abdominal, sendo frequentes variações da frequência e do ritmo respiratórios (e pausas no RN pré-termo).
Deve proceder-se à palpação das clavículas, sendo que qualquer tumefacção e/ou crepitação constitui sinal de fractura; nos casos em que estes sinais não são detectados, poderá ser a própria mãe, após a alta da maternidade, a detectar pequena tumefacção ovóide clavicular traduzindo calo de fractura anterior.
O exame do aparelho respiratório compreende essencialmente a auscultação: murmúrio vesicular audível simétrica ou assimetricamente, ruídos adventícios, etc..
O exame do aparelho cardiovascular compreende os seguintes passos:
- Palpação do choque da ponta (no RN de termo, no 5º EIE e linha médio-clavicular; desvios traduzem situações anómalas (por ex. dextrocárdia, hérnia diafragmática esquerda, etc.); precórdio hiperdinâmico (procidência intermitente da região precordial coincidindo com a sístole/diástole do miocárdio) ou choque da ponta muito notório, podem constituir sinais de ductus arteriosus permeável;
- Auscultação dos focos cardíacos convencionais, base do pescoço e dorso; sopro auscultado no dorso deve ser considerado anómalo; sopro mais audível na base do pescoço é compatível com ductos arteriosus permeável; em RN de termo, sopro auscultado no 3º ou 4º EIE ao longo do bordo esternal poderá ser considerado fisiológico, se isolado; a ausência de sopros não exclui cardiopatia;
- Palpação de pulsos periféricos em regiões extratorácicas (femoral, umeral, radial, pedioso): trata-se dum procedimento fundamental que faz parte do exame cardiovascular; pulsos amplos em RN pré-termo sugerem ductus arteriosus permeável; pulsos femorais palpáveis pouco amplos ou ausentes, ou diferença, quanto à amplitude, dos pulsos nos membros superiores e inferiores sugerem coarctação da aorta; a diminuição generalizada da amplitude dos pulsos sugere hipotensão arterial ou hipovolémia;
- Determinação da pressão arterial pelo método de doppler: valores médios no RN de termo: sistólica → 80 ± 15 mmHg; diastólica → 46 ± 15 mmHg; a ausência ou diminuição da amplitude dos pulsos femorais implica a necessidade de determinação da pressão arterial, não só nos membros superiores, mas também nos inferiores; hipertensão arterial (definida como valor de pressão arterial igual ou superior ao do percentil 95 para a idade) poderá relacionar-se com doença nefro-urológica.
Considera-se HTA no RN de termo a verificação de pressão sistólica > 100 mmHg (0-7 dias) e > 104 mmHg (8-28 dias).
Abdómen
Através da inspecção pode comprovar-se que o abdómen é globoso expandindo-se em coincidência com a inspiração de modo síncrono (situação normal) ou assíncrono (situação anormal relacionada com dificuldade respiratória); é menos globoso nos casos de restrição de crescimento intra-uterino.
A distensão abdominal importante sugere processos obstrutivos do tubo digestivo, massas abdominais, infecção sistémica, hipomagnesémia, etc.. Abdómen escavado ou menos globoso pode sugerir hérnia diafragmática de Bochdalek.
Outros aspectos que são evidentes à inspecção da parede abdominal incluem: onfalocele (exteriorização das vísceras cobertas por saco peritoneal), gastrosquise (exteriorização das vísceras não cobertas por saco peritoneal) e o coto umbilical; relativamente a este último, constitui procedimento sistemático a contagem dos vasos: duas artérias e uma veia, sendo que a verificação de artéria umbilical única poderá estar associada a anomalias cardiovasculares e/ou nefro-urológicas (associação pouco sensível e pouco específica). (Figura 11)

FIGURA 11. Coto umbilical evidenciando anomalia: artéria única (vaso de menor calibre). (URN-HDE)
Na observação do RN no decurso da primeira semana ou mais tarde, há que inspeccionar a base do cordão (ou a região umbilical após o cordão se ter destacado) para detecção de edema e outros sinais inflamatórios como exsudado eventualmente purulento (sinais de onfalite); por vezes, após se ter destacado, detecta-se ao nível da cicatriz umbilical uma pequena massa esferóide, do tamanho de grão de arroz ou de pequena ervilha, de cor vermelha brilhante constituída por tecido granulomatoso (granuloma).
No que respeita à palpação, salienta-se que o fígado é uma estrutura normalmente palpável (cerca de 2 cm abaixo do rebordo costal direito); em condições de normalidade o baço raramente é palpável; nos RN pré-termo os rins também podem ser palpáveis.
Salienta-se que mais de metade das massas abdominais anómalas no RN tem origem no rim.
Pela inspecção e palpação do hipogastro: a verificação de procidência ou distensão localizada na linha média, de superfície lisa e sob tensão relaciona-se, em geral, com distensão da bexiga (o chamado “globo vesical”); no sexo feminino a distensão pode relacionar-se com hidrometrocolpos.
Região anorrectal
Através da inspecção da região anal deve verificar-se a posição do ânus (desvios da linha média ou para diante em relação com possíveis lesões tumorais vizinhas), o pregueamento radiário normal (pregas da mucosa) testemunhando, em princípio, esfíncter anal funcionante; em situações de defeitos do tubo neural (spina bifida) pode não existir tal pregueamento, o que poderá traduzir esfíncter incontinente.
A eliminação de mecónio por via rectal traduz, em princípio, permeabilidade anorrectal; se tal não for comprovado, deverá introduzir-se sonda rectal para pesquisa da respectiva permeabilidade (progressão da sonda sem dificuldade, saindo, em geral, com restos de mecónio aderente).
Há que pesquisar igualmente fístulas, através das quais poderá ser eliminado mecónio (rectovaginal, recto-uretral, rectovestibular, perineal, etc.).
Região inguinal e órgãos genitais externos
Na região inguinoscrotal há que pesquisar:
- Hérnia inguinal: saliência que aumenta de volume durante o choro, tosse e esforço, reduzindo-se quando se exerce sobre ela pressão (tumefacção redutível); é mais comum no sexo masculino e no RN pré-termo; quando se estrangula, perde estas características: torna-se imóvel, irredutível, dolorosa acompanhando-se de vómitos.
Havendo informação por parte da mãe sobre este sinal anómalo não observado pelo examinador (pressupondo o exame realizado, não no pós-parto, mas no período neonatal tardio ou no lactente), torna-se necessário examinar o canal inguinal: com o dedo mínimo invagina-se a pele do escroto e procura-se atingir o anel inguinal interno; se o RN chorar, sente-se o impulso do saco herniário na ponta do dedo. Pode estar associada a hidrocele; - Hidrocele (acumulação de líquido seroso na túnica vaginal dos testículos ou no tecido que envolve o cordão espermático): manifesta-se no sexo masculino por bolsa escrotal aumentada de volume e tumefacção no canal inguinal, redonda ou levemente alongada, dura, irredutível e imóvel, que se deixa transiluminar (translúcida à transiluminação); a irredutibilidade e indiferença ao choro e esforço distinguem-na da hérnia inguinal; a ausência de dor e vómitos distinguem-na da hérnia inguinal estrangulada. (No sexo feminino tal anomalia corresponde à hidrocele do canal de Nuck);
- Testículos: no RN de termo os testículos localizam-se nas bolsas escrotais, sendo que no RN pré-termo é frequente a situação designada por “escroto vazio” (a migração dos testículos no sentido abdómen → “fundo” do escroto” completa-se, em geral, nas 8 semanas que precedem o termo da gravidez);
- Ovário encarcerado em saco herniário: no sexo feminino pode verificar-se tumefacção inguinal de cerca de 1 cm de diâmetro, que se move livremente, sem aderir à pele nem aos tecidos profundos.
No que respeita aos órgãos genitais externos do sexo masculino há que pesquisar:
- Pénis: forma e dimensão; no chamado micropénis – em geral associado a outras anomalias – o comprimento é < 2 cm. A fimose (estreitamento do orifício do prepúcio) é fisiológica;
- Posição do orifício externo da uretra (meato urinário) que, em situação de normalidade, está situado a meio da glande, no alinhamento do eixo do pénis; se o meato se localizar na face inferior do pénis, a anomalia designa-se hipospádia; se na face superior, epispádia (por vezes associada a extrofia da bexiga);
- Jacto urinário: a emissão de urina em situações de normalidade verifica-se em “jacto forte”; a situação de gotejo ou de jacto fraco está invariavelmente associada a obstrução da uretra (nesta idade relacionável com anomalia congénita que implica resolução urgente – válvulas da uretra posterior).
Quanto aos órgãos genitais externos no sexo feminino, há que pesquisar:
- Grandes e pequenos lábios: no RN de termo, os grandes lábios recobrem perfeitamente os pequenos lábios; no pré-termo, em grau variável em função da idade gestacional, os pequenos lábios ficam “a descoberto”;
- Clítoris: verificação de possível hipertrofia sugestiva de síndroma adrenogenital;
- Hímen: verificação de possível imperfuração que poderá originar acumulação de secreções a montante – na vagina (hidrocolpos), ou no útero (hidrometrocolpos);
- Secreção mucóide ou fluxo hemorrágico (relacionável com influência dos estrogénios maternos).
Nota: por vezes há coexistência de caracteres de ambos os sexos (ambiguidade sexual), implicando a realização de exames complementares. |
Coluna vertebral
Com o RN em decúbito ventral deve examinar-se o dorso e o trajecto da coluna em toda a sua extensão, pesquisando tumores ou depressões. Estes achados estão relacionados com neoplasias ou com defeitos de encerramento do tubo neural (fenda ou orifício originando bifidez da “espinha dorsal” ou spina bifida).
Muitos defeitos de encerramento do canal medular não são acompanhados de hérnia das meninges através dos mesmos: esta situação é designada por spina bifida oculta (coberta por pele e tecidos subjacentes e, por isso, não detectada à inspecção); pode ser suspeitada se existir depressão da pele a esse nível.
Sendo a região sacrococcígea a mais frequentemente afectada, cabe então referir os aspectos a pesquisar:
- Depressão infundibuliforme – fosseta sacrococcígea – que pode terminar em fundo de saco ou estender-se, através de comunicação estreita ou seio pilonidal, até ao canal raquidiano;
- Tumefacções ou massas ovóides, ulceradas ou não, (da linha média) relacionáveis com meningocele (hérnia das meninges através de fenda na coluna vertebral), ou mielomeningocele (hérnia das meninges e medula-espinhal com nervos e vasos).
Ao nível do dorso e região sacrococcígea poderão ser também detectados tumores: - Teratoma sacrococcígeo: massa quística mais ou menos volumosa que pode chegar a exceder as dimensões da cabeça e ultrapassar a região sacrococcígea; a respectiva palpação evidencia zonas de consistência diversa (dura, mole, pétrea/ calcificada, etc.);
- Outros tumores (hamartoma, ependimoma, neurofibroma, ganglioneuroma,
Membros
Os membros do RN são relativamente curtos em comparação com outras idades, sobretudo os inferiores; este aspecto é mais marcado no RN pré-termo. (ver atrás – Inspecção geral)
São dados característicos: mãos curtas e largas, curvatura tibial fisiológica, e hiperflexão plantar dos pés (pé talus calcaneus).
Os aspectos a pesquisar são:
- Posição simétrica ou assimétrica;
- Motilidade espontânea e passiva;
- Defeitos congénitos (por ex. sindactilia (fusão de dedos), polidactilia (dedos supranumerários), ectromelia (paragem de desenvolvimento de membro, etc.); (Figura 12)
- Nos membros inferiores, deformações em geral ligeiras, redutíveis ou não permanentes, e relacionáveis com má posição intra-uterina: metatarsos varus ou antepé varo (desvio do primeiro metatársico, em adução, relativamente ao eixo do pé – apoio no bordo externo), pé talus (apoio no calcanhar) e pé valgus (apoio no bordo interno);
- O chamado pé boto equinovarus (equino ou com apoio na ponta do pé + varus ou com apoio no bordo externo), não redutível, é uma situação de potencial gravidade implicando intervenção cruenta. (A designação “boto” significa disforme, deformado);
- Nos membros superiores podem ser observadas outras anomalias, tais como mão bota com encurtamento do membro por agenésia ou hipoplasia do rádio e desvio axial da mão e antebraço;
- Pesquisa dos movimentos articulares dos membros: limitada na artrogripose congénita;
- Detecção obrigatória de displasia da anca através da manobra de Ortolani descrita na Parte sobre Ortopedia.
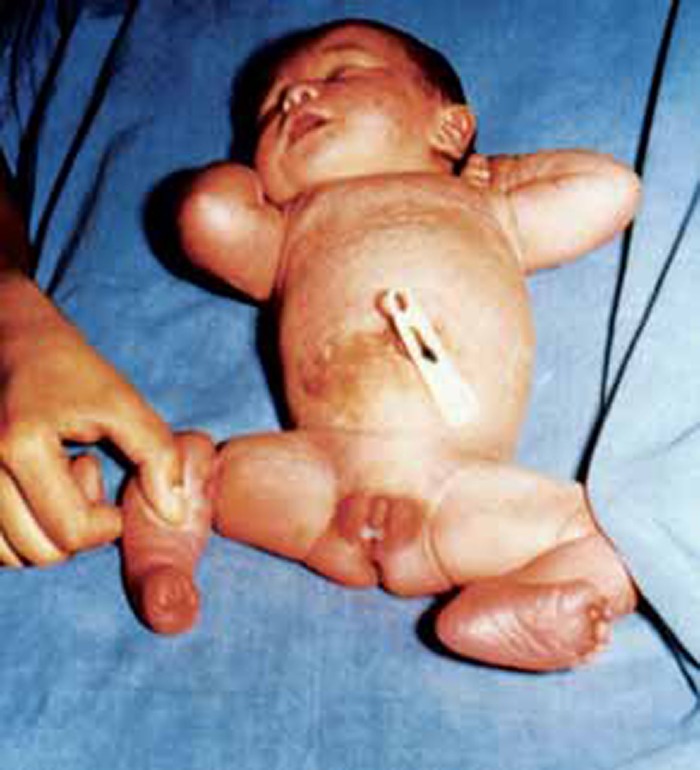
FIGURA 12. Síndroma de bridas amnióticas. Amputação intrauterina do pé direito e constrição no 1/3 inferior da coxa direita. (URN-HDE)
Sistema nervoso
O comportamento do RN é fundamentalmente condicionado pela imaturidade do sistema nervoso (mielinização incompleta das fibras medulares, sobretudo do feixe piramidal, e incompleta diferenciação do córtex cerebral). Não existindo motilidade voluntária, mas sim actividade reflexa como manifestação de automatismo medular, o RN comporta-se, pois, como ser mesencefálico.
O exame neurológico sumário do RN, idealmente, deverá ser realizado cerca de 1-2 horas após a refeição (tentando evitar o choro excessivo ou a sonolência pós-prandial imediata, ruído ambiental excessivo, luz muito intensa, manipulação excessiva, etc.) e após as 12 a 24 horas de vida (tendo em conta a possível interferência de factores relacionados com o trauma do nascimento).
O mesmo integra a avaliação dos seguintes parâmetros: – atitude; – comportamento e actividade motora espontânea; – tono e força musculares; – reflexos; – pares cranianos.
Importa, por fim, detectar um conjunto de sinais que apontam para patologia do sistema nervoso obrigando a vigilância e eventual intervenção.
Atitude
No respeitante à atitude no RN de termo, verifica-se que: a cabeça está apoiada sobre a região occipital, mais ou menos rodada; membros superiores e inferiores com os respectivos segmentos flectidos simetricamente (antebraços sobre os braços, e braços sobre o tronco; pernas sobre as coxas, e coxas sobre o abdómen).
Em decúbito ventral mantém-se idêntica postura dos membros em relação ao tronco.
Actividade motora espontânea e comportamento
No RN de termo verifica-se: movimentos de rotação da cabeça; em decúbito dorsal, movimentos de flexão e extensão dos membros superiores e inferiores; em decúbito ventral, movimentos atrás descritos mais frequentes nos membros inferiores; em ambos os decúbitos, actividade do tronco nula.
O comportamento é classicamente avaliado em função dos estádios alternantes de vigília e sono, integrando essencialmente os seguintes parâmetros: o choro, os movimentos respiratórios e a posição das pálpebras:
- Respiração regular, pálpebras encerradas, ausência de movimentos espontâneos;
- Respiração irregular, pálpebras encerradas, movimentos espontâneos escassos;
- Pálpebras abertas, ausência de movimentos espontâneos;
- Pálpebras abertas, movimentos espontâneos frequentes, choro ausente;
- Pálpebras abertas ou fechadas, movimentos espontâneos muito frequentes, choro.
De referir que a não alternância de estádios ao longo do dia ou persistência de determinado estádio pode constituir sinal anómalo.
Tono e força musculares
Estes parâmetros avaliam-se das seguintes manobras:
- O tono passivo, responsável pela postura, pode avaliar-se pela resistência aos movimentos passivos e pelo grau de alongamento muscular máximo.
a) Resistência aos movimentos passivos
Obtém-se informação “sacundindo” – com a precaução indispensável – uma extremidade; isto é, provocando movimentos oscilatórios de “vaivém” segurando na extremidade distal do membro superior (antebraço) ou inferior (perna) e verificando concomitantemente a amplitude de oscilação (balanceio) da mão ou do pé (maior amplitude → menor tono).
Outro modo de pesquisar a passividade, com o RN em decúbito dorsal, é, ao nível do membro superior, levantar o membro superior e observar a velocidade da queda (maior velocidade → menor tono).
b) Alongamento muscular máximo
Trata-se de avaliar o grau de alongamento máximo que o músculo pode sofrer quando se afastam os seus pontos de inserção. É imprimido lentamente movimento passivo tentando a extensão dos segmentos dum membro em flexão até se verificar resistência (por exemplo extensão do joelho, determinando o ângulo popliteu com transferidor; ou extensão do cotovelo, determinado o ângulo antebraço – braço ao nível do sangradoiro (menor ângulo → maior tono).
- O tono activo pode avaliar-se através de duas manobras:
a) Manobra de puxar o tronco para diante e para trás
Estando o RN em posição de decúbito dorsal, o mesmo é pegado pelo observador segurando-lhe os punhos, e puxado para passar da posição supina à posição de sentado.
No RN de termo em situação de normalidade do tono verifica-se, uma vez obtida a posição vertical do tronco: alinhamento da cabeça com o tronco (os músculos flexores do pescoço “seguram” com relativa instabilidade a cabeça na posição vertical) e flexão dos joelhos e dos cotovelos.
Considerando, na região cervicocefálica, os músculos flexores e extensores, se o tronco for reclinado demasiadamente para a frente, a cabeça por acção da gravidade acabará por acompanhar o tronco (mais rapidamente se existir hipotonia); reclinando depois o tronco para trás (manobra inversa) até ± 45º em relação ao plano horizontal, a cabeça “cairá para trás” por acção da gravidade (mais rapidamente se existir hipotonia).
b) Manobra de suspensão ventral
O RN é suspenso em decúbito ventral com a mão do observador abarcando o tronco; o objectivo é avaliar o tono do pescoço, tronco e extremidades. No RN de termo sem anomalia do tono verifica-se: a cabeça mantém-se no plano horizontal do tronco “contra a gravidade” com flexão dos membros superiores e inferiores.
Reflexos
Os reflexos primitivos ou arcaicos podem ser obtidos a partir das 28-30 semanas, sendo que a sua expressão depende do tono activo. Os mais frequentemente pesquisados são:
a) Reflexo de Moro (ou do abraço)
Pode ser obtido com diversos estímulos. Por exemplo, estando o RN em posição supina e segurado com a mão e antebraço do examinador, e sendo a cabeça suportada pela mão do lado oposto, largando esta mão – o que origina “queda” ou movimento da cabeça para trás e estimulação do labirinto – verifica-se num primeiro tempo extensão do tronco, extensão dos dedos das mãos, extensão e abdução dos membros superiores, seguidas, num segundo tempo, de flexão do tronco, flexão e adução dos membros superiores e flexão dos dedos das mãos, como que em acto de “abraçar”. (Figura 13)
Igualmente, estando o RN em decúbito supino, mas sobre um plano horizontal, um estímulo sonoro forte (bater com as mãos) ou luminoso intenso, origina idêntica resposta.
Este reflexo pode manter-se até cerca dos 4 meses.
Por vezes, a resposta não é completa nem exuberante, o que pode estar em relação com prematuridade ou o estádio de sono-vigília. A assimetria de resposta aponta para lesão do plexo braquial ou para fractura da clavícula.
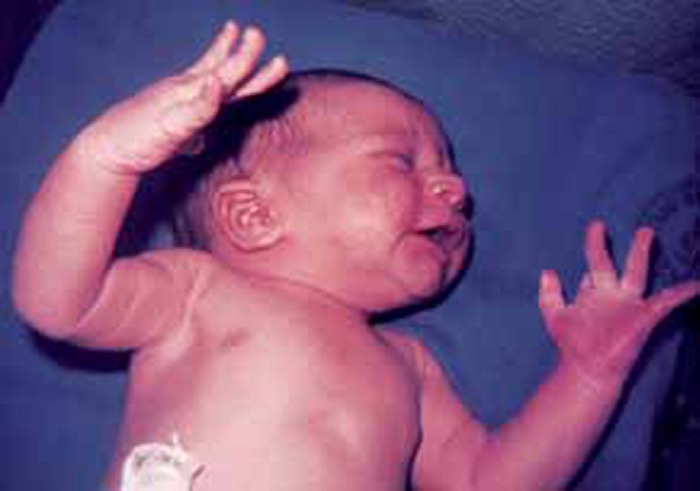
FIGURA 13. Reflexo de Moro. (URN-HDE)
b) Reflexo tónico do pescoço
Obtém-se rodando a cabeça; a resposta a este estímulo origina extensão dos membros do lado para onde se roda a cabeça e flexão dos do lado oposto, como que em posição de “esgrimista”. Este reflexo pode manter-se até cerca dos 4 meses.
c) Reflexo de preensão
Obtém-se tocando com o dedo do observador (ou caneta, ou similar) na palma da mão: verifica-se flexão dos dedos prendendo o dedo/objecto que lhe toca. Ao nível do pé, a estimulação táctil do sulco metacarpofalângico origina flexão dos dedos respectivos. Este reflexo pode manter-se até cerca dos 2 meses. (Figura 14)
d) Reflexo dos pontos cardinais
A estimulação mecânica das comissuras e da parte média dos lábios superior e inferior (simile “norte-sul-leste-oeste”) com o dedo do observador, origina desvio da língua e cabeça para o lado estimulado.
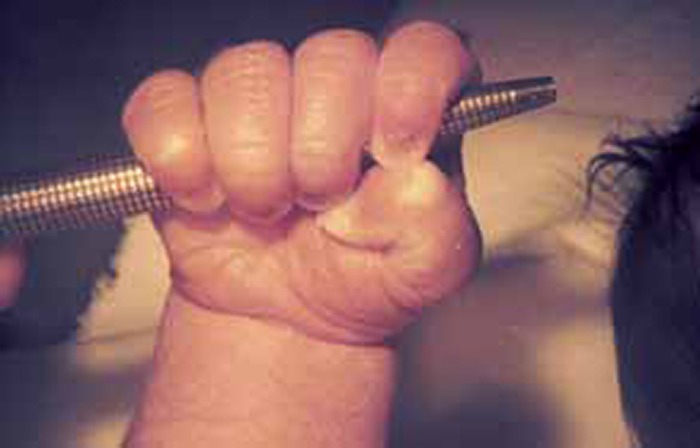
FIGURA 14. Reflexo da preensão palmar.
e) Reflexo do encurvamento (ou arqueação) do tronco
A estimulação repetida da pele do dorso entre a 12ª costela e a crista ilíaca origina encurvamento do tronco do lado estimulado. Este reflexo, tal como o reflexo de Moro, é dos mais constantes no RN de termo saudável.
f) Reflexo da marcha automática
Com o RN em posição vertical seguro pelas axilas e com os pés apoiados em superfície lisa, promovendo ligeiro impulso para diante, verifica-se a execução de passos. Este reflexo desaparece até às 4 semanas de vida. (Figura 15)
Pares cranianos
Classicamente, no RN, o exame dos pares é estruturado de modo diferente relativamente a outras idades, sendo que muitos sinais referidos a propósito do comportamento, reflexos, mímica facial, sucção – deglutição, posição e mobilidade da língua, etc., se relacionam, de facto, com funções ou disfunções na dependência dos pares cranianos.
Em síntese, eis alguns exemplos:
- A partir das 30 semanas o RN identifica o odor da mãe (Iº par- olfactivo);
- O RN de termo fixa um objecto a cerca de 30 cm e reage também à luz com pestanejo. O reflexo fotomotor (contracção da pupila como reacção à luz) verifica-se já no RN pré-termo a partir das 29 semanas (IIº par- óptico);
- A motilidade ocular e fixação dum objecto depende dos nervos oculomotores (IIIº par- motor ocular comum, IVº par- patético, e VIº par- motor ocular externo);
- A verificação de assimetria da mímica facial, com apagamento do sulco nasogeniano do lado afectado e aproximação da comissura labial do lado afectado para o lado são, traduz paralisia periférica do VIIº par- facial que, por inervar o orbicular da pálpebra, origina, também, não encerramento da pálpebra do lado afectado;
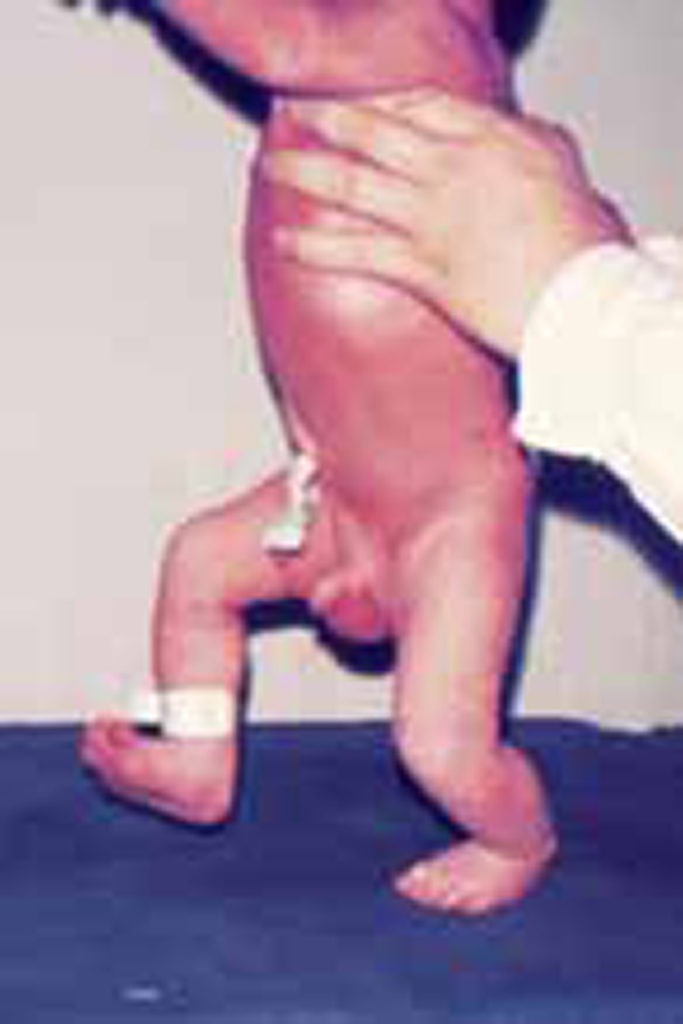
FIGURA 15. Reflexo da marcha automática. (URN-HDE)
- A resposta ao ruído através do VIIIº par (auditivo), por ex. para obter resposta reflexa de Moro, entre outras respostas, é possível a partir da 28ª semana de gestação;
- A sucção e deglutição (só completamente desenvolvidas a partir do termo da gravidez) dependem respectivamente dos Vº (trigémio motor), VIIº, XIIº (grande hipoglosso) pares, e dos IXº (glossofaríngeo) e Xº (pneumogástrico) pares;
- A mobilidade da língua depende do XIIº par;
- Alteração do XIº par (espinhal) inervando o esternocleidomastoideu, pode explicar alteração dos movimentos de rotação da cabeça;
- A sensação gustativa (dependendo dos VIIº e IXº pares) é difícil de avaliar, sobretudo no RN pré-termo.
- Sinais anómalos
Realizado o exame neurológico do RN, cabe referir alguns sinais anómalos:
- Letargia, correspondendo a persistência do estádio 1 de vigília- sono;
- Coma, correspondendo a persistência do estádio 2;
- Hiperexcitabilidade ou movimentos anómalos/ convulsões;
- Choro persistente e de tonalidade aguda;
- Hipertonia global;
- Hipotonia global;
- Opistótono;
- Assimetria permanente da postura;
- Desvio permanente da cabeça e olhos;
- Dificuldade alimentar (sucção, deglutição, etc.).
Avaliação da idade gestacional
Um dos objectivos do primeiro exame clínico do RN é determinar a maturidade deste em função de determinados achados semiológicos, confrontando-os com a data do 1º dia da última menstruação, a partir da qual se inicia a contagem do tempo. Tal avaliação clínica, mesmo para clínicos experientes habituados a cálculo rápido após observação global, tem utilidade se houver antecedentes maternos de menstruações irregulares dificultando a contagem do tempo, e/ou em situações-limite de RN de baixo peso ou muito baixo peso em que não estão disponíveis outros dados, tais como resultados de exames ecográficos pré-natais. De facto, o rigor a imprimir a tal avaliação tem implicações clínicas práticas quanto à previsão de problemas e ao prognóstico.
Os métodos clínicos mais frequentemente utilizados (por ex., os de Dubowitz, Amiel-Tison, Ballard, etc.) integram de modo estruturado critérios somáticos e neurológicos validados estatisticamente, atribuindo a cada um deles determinada pontuação que, uma vez somada, conduz a uma pontuação final ou índice, a que corresponde determinada idade gestacional.
No Quadro 1 são discriminados os aspectos a considerar para cada critério do método de Ballard. A escala de Ballard modificada permite estimar a idade gestacional (IG) sempre que se realize nas primeiras 12 horas de vida.
Fórmula do cálculo: IG= [(2xpontuação)+120]/5.
QUADRO 1 – Avaliação da idade gestacional do recém-nascido (Método de Ballard).
QUADRO 1 – Avaliação da idade gestacional do recém-nascido (Método de Ballard) (cont.).
| Critérios de maturidade física | |||||||||||||||||||||||||||||||||||||
| -1 | 0 | 1 | 2 | 3 | 4 | 5 | |||||||||||||||||||||||||||||||
| Pele | Friável, transparente, húmida | Gelatinosa, vermelha, translúcida | Lisa, rosada veias visíveis | Descamação superficial e/ou exantema, poucas veias | Com sulcos, áreas pálidas, raras veias | Apergaminhada: sulcos profundos, sem vasos | Grossa, estalada com sulcos, enrugada | ||||||||||||||||||||||||||||||
| Lanugo | Ausente | Escasso | Abundante | Fino | Áreas sem lanugo | Maior parte sem lanugo |
(*)
|
||||||||||||||||||||||||||||||
| Superfície plantar e sulcos | Dedo-calcanhar 40-50 mm = -1 < 40 mm = -2 | Dedo-calcanhar 50 mm, sem marcas | Ligeiras marcas vermelhas | Pregas transversais apenas na porção anterior | Pregas nos 2/3 anteriores | Pregas em toda planta | |||||||||||||||||||||||||||||||
| Região mamária | Imperceptível | Pouco visível | Aréola plana, glândula não palpável | Aréola proeminente, glândula de 1 a 2 mm | Aréola elevada, glândula de 3 a 4 mm | Aréola cheia, glândula de 5 a 10 mm | |||||||||||||||||||||||||||||||
| Olhos/orelha | Pálpebras fundidas Francamente = -1 Fortemente = -2 | Fenda palpebral aberta, pavilhão achatado | Pavilhão parcialmente encurvado, reposição lenta à posição inicial | Pavilhão bem encurvado, mole; reposição pronta | Pavilhão formado e firme; regressão instantânea | Cartilagem nos bordos, pavilhão firme | |||||||||||||||||||||||||||||||
| Genitais masculinos | Bolsa escrotal lisa não enrugada | Bolsa escrotal vazia, pouco enrugada | Testículo no canal inguinal, bolsa escrotal com raras rugas | Testículos no canal inguinal, poucas rugas | Testículos na bolsa escrotal enrugada | Testículos na bolsa em pêndulo, pregas profundas | |||||||||||||||||||||||||||||||
| Genitais femininos | Clítoris proeminente, lábios rasos | Clítoris proeminente, pequenos lábios pouco proeminentes | Clítoris proeminente, pequenos lábios mais proeminentes | Pequenos e grandes lábios igualmente proeminentes | Grandes lábios maiores, pequenos lábios menores | Grandes lábios recobrem o clítoris e os pequenos lábios | |||||||||||||||||||||||||||||||
Súmula
Uma vez realizada a observação do RN, importa sintetizar metodicamente o resultado do exame clínico global, tentando classificação do caso em função de cinco diagnósticos clínicos iniciais a estabelecer:
- De vitalidade ou de adaptação
Índice de Apgar entre 7-10 corresponde, em princípio, a boa adaptação fetal à vida extra-uterina; - Somático
Este diagnóstico baseia-se no peso independentemente da idade gestacional; na ausência de factores de risco ou de sinais anómalos associados, peso entre 2.500 e 4.000 gramas (normossomático) comporta bom prognóstico; - Cronológico e de maturidade
Este diagnóstico baseia-se na idade gestacional de acordo com dados da anamnese perinatal, ecográficos pré-natais e resultado da avaliação clínica; o RN de termo (entre 37 e 41 semanas e 6 dias, isto é, entre 259 e 293 dias), na ausência de factores de risco ou de sinais anómalos, comporta melhor prognóstico relativamente a RN pré-termo ou pós-termo; - De crescimento intra-uterino
Este diagnóstico, que traduz a dinâmica do crescimento fetal (restrito, adequado ou excessivo), baseia-se na relação entre peso e idade gestacional, e é estabelecido utilizando as chamadas curvas de crescimento intra-uterino.
Os RN de termo, correspondendo a percentil entre 3 e 97, sem factores de risco nem sinais anómalos associados comportam melhor prognóstico relativamente àqueles de percentil > 97 ou < 3; - Sindrómico
O diagnóstico sindrómico baseia-se na verificação de patologia evidente, por ex., dificuldade respiratória, icterícia, anemia, policitémia, etc..
BIBLIOGRAFIA
Cloherty JP, Eichenwald EC, Strak AR. Manual of Neonatal Care. Philadelphia; Lippincott Williams & Wilkins, 2008
Fanaroff AA, Martin RJ. Neonatal-Perinatal Medicine-Diseases of the Fetus and Infant. St. Louis: Mosby, 2002
Garcia JJ, Cruz O, Mintegi S, Moreno JM (eds). M Cruz Manual de Pediatria. Madrid: Ergon, 2020
Guimarães J, Carneiro MJ, Loio P, Macedo A, Pinto CG, Tuna M, Salazar A, Santos E, Aguiar M, Marçal M. Neonatologia-Manual Prático do Hospital de S. Francisco Xavier. Lisboa: Saninter, 2012
Inder TE, Perlman JM, Volpe JJ (eds). Volpe’s Neurology of the Newborn. Phikadelphia: Elsevier, 2018
Kliegman RM, StGeme JW, Blum NJ, Shah SS, Tasker RC, Wilson KM (eds). Nelson Textbook of Pediatrics. Philadelphia: Elsevier, 2020
Kline MW, Blaney SM, Giardino AP, Orange JS, Penny DJ, Schutze GE, Shekerdemien LS (eds). Rudolph’s Pediatrics. New York: Mc Graw Hill Education, 2018
McInerny T(ed). Tratado de Pediatria /American Academy of Pediatrics. Madrid: Panamericana, 2010
Moro M, Málaga S, Madero L (eds). Cruz Tratado de Pediatria. Madrid: Panamericana, 2015
Palminha JM, Carrilho E (eds). Orientação Diagnóstica em Pediatria. Lisboa: Lidel, 2003
Perneta C. Semiologia Pediátrica. Rio de Janeiro: Interamericana, 2004
Volpe JJ. Neurology of the Newborn. Philadelphia: Saunders, 2001