Sistematização
Neste capítulo, para além das entidades clínicas de origem embriológica branquial (fístulas e quistos da cabeça e pescoço propriamente ditos), incluem-se outras situações de etiopatogénese diversa, mas com certas afinidades morfológicas (quistos, fossetas, apêndices pré-auriculares, alterações da morfologia e posição dos pavilhões auriculares, quisto do canal tiroglosso, e quistos dermóide e epidermóide).
ANOMALIAS DA FENDA BRANQUIAL
Etiopatogénese e manifestações clínicas
Durante a 4ª e 8ª semanas de gestação, no embrião humano desenvolvem-se:
- A partir da mesoderme, quatro pares de arcos branquiais;
- A partir da ectoderme, quatro pares de fendas intermédias;
- A partir da endoderme, quatro pares de bolsas faríngeas.
São estes esboços ou primórdios que dão origem futuramente às estruturas da cabeça, faringe e do pescoço.
Não cabendo no âmbito deste livro uma descrição exaustiva das alterações da morfogénese que determinam tais defeitos, cabe sintetizar que a deficiente maturação e a persistência aberrante de determinadas estruturas embrionárias precursoras do desenvolvimento da cabeça, da faringe e do pescoço, se traduzem pela presença de determinados defeitos tais como depressões ou fossetas ou seios, fístulas, quistos e resíduos cartilaginosos.
Na perspectiva do desenvolvimento embriológico pode estabelecer-se a seguinte correspondência com a clínica:
- As anomalias do 1º arco branquial são raras e apresentam-se como quistos, fossetas ou fístulas (anteriores, posteriores, ou inferiores em relação ao pavilhão auricular, ou na região submaxilar). Cerca de 1/3 abre-se no canal auditivo externo e o trajecto atravessa a parótida; devido à proximidade do nervo facial haverá que ter grande cuidado na sua excisão. As fossetas e as fístulas passam muitas vezes despercebidas, sendo somente notadas quando se verifica uma pequena descarga de secreção mucóide pelo microrifício exterior.
- As anomalias do 2º arco branquial (quistos branquiais) são mais frequentes e localizam-se ao longo do bordo anterior do músculo esternocleidomastoideu (em geral no 1/3 superior), provenientes da zona do osso hióide. São bilaterais em 10% dos casos. Podem manifestar-se muitas vezes:
- Pela formação de abcessos, devido à incapacidade de drenagem espontânea para o exterior; ou
- Drenando através da pele, deixando sair um líquido claro e levemente bronzeado, sem a viscosidade que é notada no conteúdo do quisto tiroglosso, mas com abundantes cristais de colesterol (ver adiante); ou
- Evidenciando “poro” de saída, o qual é assinalado por vezes por uma prega cutânea ou por um resíduo de cartilagem, podendo palpar-se o trajecto subcutâneo. (Figura 1)
- As anomalias do 3º arco branquial muito raras, seguindo um trajecto semelhante às do 2º arco; desembocam no seio piriforme.
- As fístulas e quistos do 4º arco são extremamente raras e de diagnóstico diferencial difícil com os laringoceles, por exemplo.
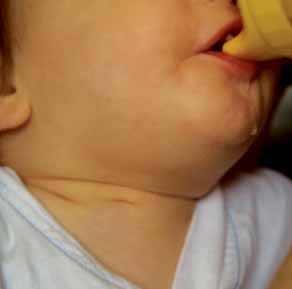
FIGURA 1. Quisto do 2° arco branquial à direita. (NIHDE)
Diagnóstico diferencial
As fístulas e fossetas são fáceis de diagnosticar com base apenas nos dados semiológicos clínicos.
Os quistos, traduzidos semiologicamente por tumores esferóides laterais do pescoço, impõem o diagnóstico diferencial com situações clínicas com as quais partilham algumas características morfológicas: tumores da zona mandibular, adenopatias, higromas quísticos do pescoço (linfangiomas), quistos dermóides, quistos sebáceos, condromas, quistos ou tumores da parótida e lesões linfáticas neoplásicas primárias ou metastáticas.
Para esclarecimento etiológico poderá recorrer-se à transiluminação e à ecografia (de preferência doppler) para identificação de estruturas vasculares associadas.
Tratamento
A excisão cirúrgica completa deve ser levada a cabo quando feito o diagnóstico e antes de surgir infecção. Se esta última constituir a primeira manifestação, deve proceder-se a antibioticoterapia e drenagem quando indicada, somente tentando a excisão quando o processo inflamatório tiver regredido. Nesta situação a intervenção cirúrgica exigirá mais cuidado com os nervos adjacentes (facial, em especial).
No caso das fístulas, todo o trajecto deve ser excisado após visualização com azul de metileno.
ANOMALIAS DAS ORELHAS INCLUINDO QUISTOS, FOSSETAS,
E APÊNDICES PRÉ-AURICULARES
Etiopatogénese e manifestações clínicas
Quistos, fossetas e apêndices, de localização pré-auricular, não são de origem branquial, antes traduzem a existência de restos ou inclusões ectodérmicos relacionados com o desenvolvimento aberrante dos tubérculos auditivos. As fossetas têm um trajecto curto e terminação cega. Não comunicam com o ouvido externo nem com a trompa de Eustáquio.
São geralmente descobertos pelos pais ou pelo médico logo após o nascimento. Raramente evidenciam drenagem de líquido sebáceo, que é de cheiro intenso; a presença do referido líquido traduz, em princípio, comunicação provável com quistos subcutâneos.
As anomalias congénitas verificadas nas orelhas (ou pavilhões auriculares) traduzem-se fundamentalmente por alterações da morfologia, das dimensões, da implantação (baixa ou normal), do ângulo de inserção, e associação a defeitos na área limítrofe e/ou do canal auditivo externo, ou do ouvido em geral. Discriminam-se a seguir a microtia e o hellix valgum.
Microtia
Microtia ou orelhas de dimensões reduzidas associa-se em geral a outros defeitos morfológicos e funcionais do foro ORL. Em geral fazem parte de síndromas plurimalformativas hereditárias. Após exame clínico rigoroso, a criança deve ser encaminhada para ORL para avaliação funcional auditiva. Em geral, torna-se necessária a cooperação doutros especialistas e profissionais de saúde.
Hellix valgum
Esta situação traduz-se por afastamento exagerado das orelhas da região mastoideia, dando o aspecto “em apagador de velas”.
Tratamento
É cirúrgico devendo ser levado a cabo antes que haja infecção, o que agrava o prognóstico (intervenção mais difícil e possível formação de cicatriz inestética). Neste tipo de defeitos raramente é evidenciada drenagem de líquido sebáceo; se surgir, a excisão é prioritária dada a eventualidade de infecção secundária (em geral por estafilococo).
Poderá verificar-se recidiva.
QUISTO DO CANAL TIROGLOSSO
Etiopatogénese e importância do problema
O quisto do canal tiroglosso é uma tumefacção redonda na zona do osso hióide, correspondendo a um resíduo ectodérmico; desenvolve-se junto à linha de descida da glândula tiroideia, da base da língua para o lobo piramidal da referida glândula.
A porção média do canal permanece como um tubo microscópico descontínuo, de epitélio indiferenciado, que passa através do osso hióide, ou que não ultrapassa o periósteo deste.
Trata-se da massa cervical mais frequente da linha média do pescoço, raramente se manifestando na data do nascimento; é observado com mais frequência entre os 2 e 10 anos. Em cerca de 30% dos casos pode ser identificado no referido quisto tecido tiroideu ectópico e, em 10%, tecido adenocarcinomatoso papilar.
Manifestações clínicas e diagnóstico
O referido quisto pode desenvolver-se desde a base da língua até à zona retrosternal. O exame físico revela, na linha média do pescoço, massa quística lisa, mole e indolor (excepto quando se verifica infecção secundária), a qual se movimenta com a deglutição ou exteriorização da língua (no caso de quisto dermóide não se verifica tal mobilidade). Como resultado da infecção verifica-se na pele.
O diagnóstico diferencial deve fazer-se, para além do quisto dermóide, com a tiroideia ectópica, com o tumor da tiroideia e com a linfadenite submentoniana. A ecografia pode dar contributo importante.
Para evitar a ressecção inadvertida de tecido tiroideu ectópico no âmbito da tentativa de ressecção do quisto tiroglosso, está indicada a realização em casos seleccionados de estudo funcional da tiroideia, incluindo cintigrafia.
Tratamento
Uma vez feito o diagnóstico, deve proceder-se à excisão do quisto e do trajecto até à base da língua, englobando a porção média do osso hióide (operação de Sistrunk). Como em toda a cirurgia do pescoço, deve ser deixado um dreno fino que se retira às 24 horas.
Está indicada antibioticoterapia nos casos com infecção.
QUISTOS DERMÓIDE E EPIDERMÓIDE
Estas estruturas nodulares ou semi-esferóides (com algumas características comuns quanto à etiopatogénese, e sempre com indicação cirúrgica), têm tamanhos variáveis, consistência elástica, e desenvolvem-se por inclusão de restos de células epidérmicas, na derme ou epiderme. Em ambas as situações se pode verificar infecção secundária e/ou fistulização.
Os quistos epidermóides (também chamados quistos de inclusão epidérmica) constituem as lesões nodulares mais frequentes na idade pediátrica. Podem resultar, quer da oclusão dos folículos pilo-sebáceos, quer da implantação de células epidérmicas na derme como resultado de lesão traumática da epiderme, quer a partir de restos de células epidérmicas. A sua parede (que pode sofrer ruptura e levar a infecção secundária, designadamente por S. aureus) deriva do infundíbulo folicular, sendo que o conteúdo da cavidade está preenchido por material queratinizado semelhante a queijo.
Os quistos dermóides têm a particularidade de estarem localizados na linha média, alinhados com as suturas ósseas do crânio, o que implica o diagnóstico diferencial com situações relacionadas com defeitos do tubo neural e, designadamente com encefalocele, fibroma, glioma e meningocele. Tal característica implica cuidado especial ao decidir por intervenção cirúrgica, obrigando a aplicar a regra semiológica muito simples, mas muito importante: toda e qualquer tumefacção da linha média, desde o nariz até ao cóccix, até prova em contrário, poderá estar relacionada com defeito de encerramento do tubo neural.
Nos dois tipos de quistos, a infecção secundária implica obviamente antibioticoterapia (em princípio, antiestafilocócica).
BIBLIOGRAFIA
Coran A (ed). Pediatric Surgery. Philadelphia: Elsevier, 2013
Garcia JJ, Cruz O, Mintegi S, Moreno JM (eds). M Cruz Manual de Pediatria. Madrid: Ergon, 2020
Gill D, O´Brien N. Paediatric Clinical Examination. Edinburgh: Churchill Livingstone, 2003
Kliegman RM, StGeme JW, Blum NJ, Shah SS, Tasker RC, Wilson KM (eds). Nelson Textbook of Pediatrics. Philadelphia: Elsevier, 2020
Kline MW, Blaney SM, Giardino AP, Orange JS, Penny DJ, Schutze GE, Shekerdemien LS (eds). Rudolph’s Pediatrics. New York: Mc Graw Hill Education, 2018
McInerny T(ed). Tratado de Pediatria /American Academy of Pediatrics. Madrid: Panamericana, 2010
McIntosh N, Helms P, Smyth R, Logan S (eds). Forfar and Arneil´s Textbook of Pediatrics. London: Churchill Livingstone, 2008
O´Neill Jr JA, Rowe MI, Grosfeld JL, et al (eds). Pediatric Surgery: Elsevier, 2017