Oclusão dentária e suas implicações
O conceito de oclusão em Estomatologia refere-se à situação de contacto entre os dentes dos maxilares superiores e inferiores quando os mesmos se aproximam. Má-oclusão ou disoclusão é a relação defeituosa ou irregular da oclusão dentária.
A “perda” de um dente relacionável com situações como esfoliação precoce relativamente à rizogénese do definitivo sucedâneo, avulsão traumática, extracção ou grande diminuição de diâmetro por cárie, acarreta a não preservação do respectivo espaço na arcada. O espaço disponibilizado, se não for alvo de “manutenção” terapêutica, será progressivamente ocupado, sobretudo pelo avanço real ou pela inclinação anterior dos dentes imediatamente posteriores.
Mais importantes ainda, nos 4 anos que decorrem sem erupções dentárias, são o crescimento progressivo dos perímetros ósseos das arcadas, com aumento de dimensão dos espaços interdentários ou diastemas, e o crescimento da mandíbula.
A mandíbula vai assumindo uma posição relativamente mais anterior, justificando que, pelos 5 anos, os bordos dos incisivos se relacionem topo-a-topo, numa relação de oclusão completamente distinta da dos incisivos definitivos, cujo trespasse horizontal e vertical é conhecido. (ver Glossário)
A dimensão vertical vai diminuindo, dado o uso dos decíduos, de forma mais ou menos precoce, exista ou não bruxismo (ou bricomania). A maior dimensão e o melhor posicionamento mandibulares permitem compreender o desaparecimento da carinha de anjo, para alguns incorrectamente face de querubim, de mento exíguo e tão conotadamente infantil.
É frequente o desagrado dos pais relativamente aos diastemas. Cabe explicar que se trata de fenómeno natural e desejável, numa “casa que se prepara para novas visitas”, os dentes definitivos anteriores, de muito maiores diâmetros transversos.
Tais diastemas beneficiam de facto, os blocos incisivos e, destes, particularmente o superior, pois o somatório dos diâmetros transversos de 5.1+5.2+6.1+6.2 ronda 23,4 mm, menos 8,2 mm que o somatório dos diâmetros transversos de 1.1+1.2+2.1+2.2; por outro lado, o somatório dos diâmetros transversos de 7.1+7.2+8.1+8.2 ronda 17,4 mm, menos 5,6 mm que o somatório dos diâmetros transversos de 3.1+3.2+4.1+4.2.
Entre caninos decíduos e vindouros primeiros molares definitivos, os constrangimentos de espaço não são tão importantes como entre caninos. Os segmentos posteriores das arcadas têm, até, lucro de espaço, na substituição dos segundos molares decíduos pelos segundos pré-molares, de diâmetros mésio-distais aproximadamente 2 mm inferiores.
De referir, no entanto, que não deixa de ser relevante o espaço disponível intra-arcadas, ou melhor, a discrepância entre espaço disponível e espaço necessário para o alinhamento dentário desejável.
Torna-se, assim, óbvio que a ausência de diastemas, na dentição decídua, torne mais provável uma dentição definitiva dita “apinhada”, tal como uma dentição decídua apinhada quase certamente anunciará um apinhamento dos definitivos, caso não se intervenha na criança.
Cabe ao pediatra conhecer e compreender as fases do crescimento e desenvolvimento maxilo-faciais e dentários, para atempado encaminhamento ao estomatologista, prevenindo o mais comum dos efeitos de oclusão, o chamado apinhamento (dentes desalinhados e amontoados).
Aspectos da relação molar
Bem observadas no plano transversal, as cúspides palatinas dos primeiros molares superiores definitivos (“6ºs superiores”) e as cúspides vestibulares dos primeiros molares inferiores definitivos (“6ºs inferiores”) ocluem nas fossas centrais dos oponentes.
As variantes mordida cruzada e a mordida em tesoura, unilaterais ou bilaterais, isto é, simétricas ou assimétricas, paradigmas de má-oclusão (plano transversal) e bem sugestivas de desarmonia esquelética, estão representadas na Figura 1 em comparação com a relação normal.
Há que lembrar que, no plano sagital, a distância entre a face distal do 6º superior e a do 6º inferior, medida no plano oclusal, tipifica a chamada relação molar (de Angle): -3 mm na Classe I, maior que 0 mm na Classe II e menor que –6 mm na Classe III. (Figura 2)
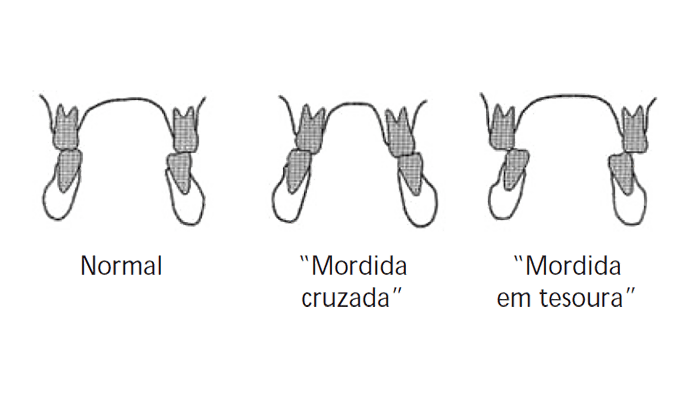
FIGURA 1. Relação molar (plano transversal)

FIGURA 2. Relação molar (plano sagital)
Aspectos da relação incisiva
Os incisivos relacionam-se de tal forma que os bordos incisais dos inferiores contactam as superfícies palatinas dos superiores, segundo um trespasse horizontal (overjet) de aproximadamente 2,5 mm, e um trespasse vertical (overbite) de igual valor. (Figura 3)
O grande aumento do overjet, tantas vezes associado às Classes II, que a população escolar prefere designar por dentes de coelho, constitui frequente motivo de consulta. Mais preocupante é o grande aumento de incidência dos traumatismos alvéolo-dentários, dado o bloco incisivo superior ser o 2º pára-choques da face.
As anomalias verticais, do extremo da mordida aberta ao da mordida profunda, são menos frequentes e parecem sensibilizar menos os pais.
A mordida aberta contribui para arrastar até fase muito tardia o vício de sucção, associada a protração/interposição labial da língua. (Figura 4)
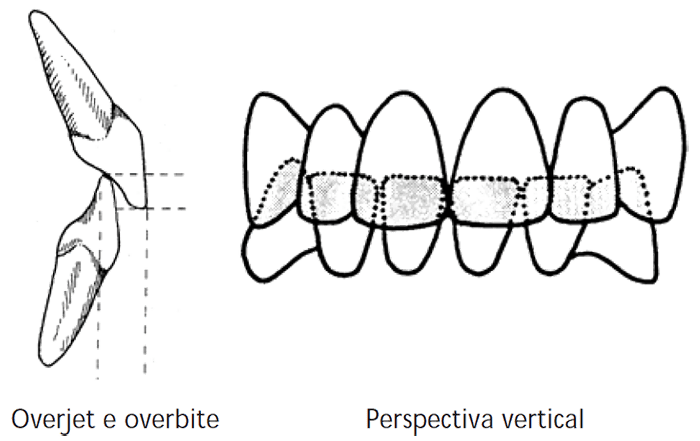
FIGURA 3. Relação incisiva (overjet e overbite) e perspectiva vertical

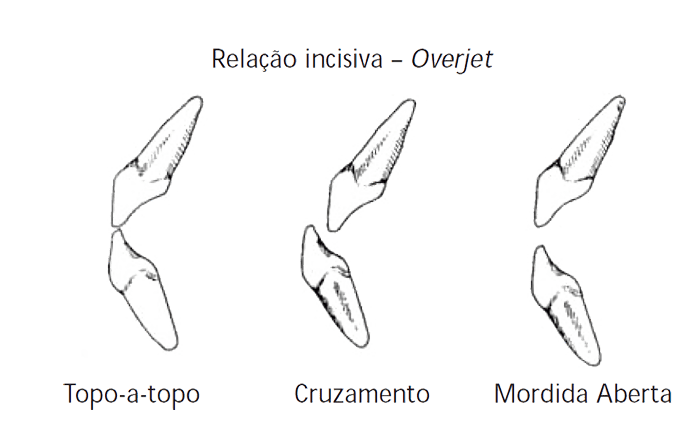
FIGURA 4. Relação incisiva (tipos de anomalias verticais)
Pode exemplificar-se com a sucção do polegar, em tempo precoce da vida, ou da chupeta com base nos diagramas de Moyers. (Figura 5-A)
Compreende-se que a inclinação labial dos incisivos superiores será tanto maior quanto mais profunda, no palato, for a colocação do dedo e quanto durante mais tempo a força se exercer; e que a inclinação lingual dos incisivos inferiores tenderá, também, a ser proporcional ao tempo durante o qual a pressão lhes é transmitida.
A continuidade da pressão do polegar, no palato, pode tornar-se igualmente indesejável para a reabsorção do osso do pavimento nasal (Capítulo 274 – Figura 4), contribuindo para o aumento da profundidade do palato, por compromisso do crescimento vertical. Outra consequência é a protração da língua, na deglutição, alongando o tempo de deglutição infantil. Surge, então, uma sequência de repercussões (disfunção, má oclusão e dismorfia) que só melhora com a cessação do hábito. (Figura 5-B)

FIGURA 5. Repercussão do “dedo na boca” e da projecção anterior da língua na relação incisiva
BIBLIOGRAFIA
American Academy of Pediatrics. Section on Breastfeeding. Breastfeeding and the use of human milk. Pediatrics 2012; 129: e827-831
American Academy of Pediatrics. Section on Pediatric Dentistry and Oral Health. Preventive oral health intervention for pediatricians. Pediatrics 2008; 122: 1387-1391
American Academy of Pediatric Dentistry. Policy on oral and maxillofacial surgery for infants, children, and adolescents. Pediatr Dent 2003; 25: 116-119
American Academy of Pediatric Dentistry. Policy on prevention of sports-related orofacial injuries. Classifications, consequences and preventive strategies. Pediatr Dent 2003; 25: 37-41
Andreasen JO, Andreasen FM, Bakland LK et al: Traumatic Dental Injuries: AManual. Copenhagen: Munksgaard, 1999
Andreasen JO, Andreasen FM: Classification, etiology and epidemiology of traumatic injuries. In Andreasen JO, Andreasen FM (eds) Textbook and Color Atlas of Traumatic Injuries to the Teeth. Copenhagen: Munksgaard, 1993, 151-177
Areias C, Macho V, Bulhosa JF, et al. Saúde oral em Pediatria Acta Pediatr Port 2008; 39: 163-170
Berkovitz Rj. Etiology of nursing caries: a microbiological perspective. J Publ Health Dent 1996; 56: 51-55
Center for Disease Control and Prevention. Recommendations for using fluoride to prevent and control dental caries in the United States. MMWR 2001; 50 (RR14): 1-42
Clarke L, Stevens C. Preventing dental caries in children: why children’s oral health is everybody’s business. Paediatr Child Health 2019; 29: 536-542
DHHS. Oral health in America: A report of the Surgeon General. Rockville: National Institute of Dental and Craniofacial Research, 2000
Enlow DH, Hans MG. Essentials of facial growth. Philadelphia: Saunders, 1996.
Erikson PR, McClintock KL, Green N. Estimation of the cariesrelated risk associated with infant formulas. Pediatr Dent 1998; 20: 395-403
Goldman L, Schafer AI (eds). Goldman-Cecil Medicine. Philadelphia: Elsevier Saunders, 2016
Green M, Palfrey JS. Bright Futures: Guidelines for Health Supervision of Infants, Children and Adolescents. Arlington: National Center dor Education in Maternal and Child Health, 2000
Griffen Al (ed). Pediatric oral health. Pediatr Clin North Am 2000; 47
Hale KJ. AAP Section on Pediatric Dentistry. Oral health risk assessment timming and establishment of the dental home. Pediatrics 2003; 111: 1113-1116
Innes NPT, Robertson MD. Recent advances in the management of childhood dental caries. Arch Dis Child 2018; 103: 311-315
Jing D, Hao J, Shen, et al. Effect of fixed orthodontic treatment on oral microbiota and salivary proteins. Experimental and Therapeutic Medicine 2019; March 18, 2019: pgs 4237-4243.https://doi.org/10.3892/etm.2019.7401
Kliegman RM, StGeme JW, Blum NJ, Shah SS, Tasker RC, Wilson KM (eds). Nelson Textbook of Pediatrics. Philadelphia: Elsevier, 2020
Kline MW, Blaney SM, Giardino AP, Orange JS, Penny DJ, Schutze GE, Shekerdemien LS (eds). Rudolph’s Pediatrics. New York: Mc Graw Hill Education, 2018
Levy, SM. An update on fluorides and fluorosis. J Canadian Dental Association 2003; 69: 286-291
Linn YTJ, Lu PW. Retrospective study of pediatric facial cellulitis of odontogenic origin. Pediatr Infect Dis J 2006; 25: 339-342
Moyer VA. US Preventive Services Task Force Statement: Prevntion of dental caries in children from birth through age 5 years. Pediatrics 2014; 133: 1102-1111
Naido S. A profile of the orofacial injuries in child physical abuse at a children’s hospital. Child Abuse Negl 2000; 24: 521-525
Neville JL et al. Oral & Maxillofacial Pathology. Philadelphia: Saunders, 2002
Nguyen PM, Kenny DJ, Barrett EJ. Socio-economic burden of permanent incisor replantation on children and parents. Dent Traumatol 2004; 20: 123-133
Pahel BT, Rowan-Legg A, Quinonez RB. A developmental approach to pediatric oral health. Pediatr Clin North Am. 2018; 65 :885-907. doi: 10.1016/j.pcl.2018.05.003
Papageorgiou SN, Xavier GM, Cobourne MT, Eliades T. Effect of orthodontic treatment on the subgingival microbiota: A systematic review and meta-analysis. Orthod Craniofac Res 2018;21:175-185. doi: 10.1111/ocr.12237
Proffit W R, Fields W. Early Stages of Development in Contemporary Orthodontics. St. Louis: Mosby, 2000.
Programa Nacional de Promoção da Saúde Oral. Acta Pediatr Port 2005; 36: 95-96
Ritter V, Catalanotto F, Lossius M. Pediatrics in the community: “Keep smiling!” ´the Florida Fluoride Project. Pediatr Rev 2010; 31: 30-31
Roda RP, Bagán JV, Bielsa JMS, Pastor EC. Antibiotic use in dental practice. A review. Med Oral Patol Oral Cir Bucal 2007;12: E186-E192
Rompante P. Mecanismos preventivos do flúor e cárie dentária. Acta Pediatr Port 2009; 40: 223-228
Scully C. Aphtous ulceration. NEJM 2006; 355: 165-172
Selwitz RH, Ismail AI, Pitts NB. Dental caries. Lancet 2007; 369: 51-58
Sonis A, Zaragoza S. Dental health for the pediatrician. Curr Opin Pediatr 2001; 13: 289-295
Ursi WJS. Crescimento e alterações nas relações mandibulares dos 6 aos 18 anos de idade. Ortodontia 1996; 29: 4-11
WHO. Guidelines for drinking-water quality conference (Berlin, 2007). Geneva: WHO, 2007