Definição e importância do problema
A febre reumática (FR) é uma complicação inflamatória, não supurativa de uma infecção de oro-faringe causada pelo estreptrococo ß-hemolítico do grupo A de Lancefield (Streptococcus pyogenes); afecta o coração, articulações, sistema nervoso central, tecido subcutâneo e pele. A doença cardíaca reumática ainda é uma das causas mais importantes de cardiopatia adquirida na infância, principalmente nos países em vias de desenvolvimento. Em Portugal, a FR tem baixa prevalência, descrevendo-se casos esporádicos. Para a Organização Mundial da Saúde, a FR constitui um problema de saúde pública mesmo em países desenvolvidos.
O impacte económico da doença está associado a custos directos e indirectos elevados tanto para o doente e a família, como para a sociedade, relacionados sobretudo com a lesão cardíaca.
Em países em desenvolvimento, a incidência da FR varia de 1,0 a 150 por 100.000 crianças em idade escolar. A taxa de mortalidade nos casos de doença cardíaca reumática varia de 0,5 a 8,2 por 100.000. Nem todos os indivíduos com faringo-amigdalite estreptocócica desenvolvem FR; em situações epidémicas, 3% desenvolvem a doença e em situações endémicas a taxa cai para 0,3%.
Aspectos epidemiológicos
A maior incidência de FR é observada em crianças entre 5 e 15 anos de idade, sendo que a doença é rara antes dos 5 anos (3 a 5% dos casos). Existe um predomínio discreto no sexo feminino devido à maior frequência de coreia neste sexo. Não há predisposição racial.
Etiopatogénese
Está provado que a resposta autoimune aos antigénios estreptocócicos tem um importante papel no desenvolvimento da FR em indivíduo susceptível.
Apesar de a infecção estreptocócica estar bem definida como sendo o factor etiológico da doença, a sua patogénese não é completamente compreendida. Alguns factores parecem ser, contudo, importantes:
- Predisposição genética, com uma maior frequência em algumas famílias. Estudos com diferentes antigénios leucocitários humanos (HLA) mostraram uma associação entre a doença e esses antigénios; entretanto diferentes estudos mostram associações diversas e alguns resultados são contraditórios. Além disso, a FR foi associada a um aloantigénio de linfócito B, reconhecido por um anticorpo monoclonal D8 / 17, que ocorre em cerca de 90% dos pacientes e em apenas 15% da população saudável. Entretanto, estudos posteriores em diferentes populações não corroboraram estes achados;
- Factores relacionados com estreptococo: alguns serótipos com M1, M3, M5, M6, M14, M18, M19 e M24 são considerados reumatogénicos. A proteína M é o antigénio da bactéria mais reumatogénico;
- Factores ambientais: más condições de vida, aglomerações, acesso difícil às unidades de saúde e regiões
A reacção cruzada entre antigénios estreptocócicos e estruturas do organismo humano é bem conhecida. Existe um mimetismo molecular entre alguns tecidos do hospedeiro relacionado com sequências antigénicas comuns às do estreptococo. Dados recentes sugerem que os linfócitos T têm um papel importante na patogénese da cardite reumática.
Pacientes com FR aguda apresentam títulos elevados de anticorpos contra a proteína M (que pode agir como superantigénio), induzindo uma resposta imune exagerada e autoimunidade.
Os nódulos de Aschoff representam a lesão patognomónica da cardite reumática, caracterizada por infiltrado de macrófagos, linfócitos e fracção C3 do complemento.
Em resumo, a infecção estreptocócica inicial num hospedeiro geneticamente predisposto e num ambiente susceptível pode levar à activação de linfócitos T e B pelos antigénios estreptocócicos e super-antigénios, resultando na produção de citocinas e anticorpos dirigidos contra estruturas do hospedeiro.
Manifestações clínicas
Na maioria dos casos, o aparecimento das manifestações clínicas ocorre entre a segunda e a terceira semana após a infecção estreptocócica. Por vezes o quadro clínico pode aparecer mais precocemente .
Artrite
A poliartrite ocorre em 35 a 65% dos pacientes no primeiro surto. Embora muito frequente, é a manifestação menos específica. Geralmente a artrite é migratória, poliarticular, assimétrica, transitória, autolimitada, atingindo as grandes articulações, com dor desproporcional aos sinais inflamatórios; e apresenta uma boa resposta a doses anti-inflamatórias de ácido acetilsalicílico. Geralmente o processo inflamatório permanece por 2 ou 3 dias em cada articulação, e desaparece sem deixar sequelas em 2 a 3 semanas. Porém, há que salientar que nem sempre a artrite é típica; e que há casos com período de latência mais curto, mono ou oligoartrite, com compromisso de pequenas articulações e coluna cervical, com duração superior a 6 semanas e má resposta aos salicilatos.
De referir que a chamada artrite reactiva pós-estreptocócica se apresenta após um período de latência mais curto (≤ 10 dias após a infecção): artrite prolongada ou artrite recorrente, às vezes simétrica e com tenossinovite, e sem resposta aos anti-inflamatórios não esteróides (AINE). Trata-se doutra forma de artrite que, nos países onde a FR é prevalente, deve ser, contudo, considerada como pertencendo ao espectro da mesma, implicando conduta profiláctica e terapêutica semelhante à que é aplicada à artrite, antes descrita.
Cardite
A cardite é também uma manifestação frequente, ocorrendo em 50 a 70% dos pacientes. Apesar de o endocárdio, miocárdio e pericárdio poderem estar afectados simultaneamente, caracterizando a pancardite, a endocardite, isolada ou não, é a manifestação mais encontrada.
A presença de sopro cardíaco patológico, com ou sem taquicárdia, na ausência de febre, caracteriza a cardite clínica. O sopro é geralmente sistólico, apical e reflecte a insuficiência mitral. As válvulas mais acometidas em ordem de frequência são: mitral, aórtica, tricúspide e pulmonar. O compromisso de válvulas cardíacas direitas isoladamente, sem envolvimento das esquerdas, é muito raro. A estenose mitral é rara na faixa etária pediátrica; quando presente, indica lesão cardíaca prévia.
Nos últimos anos, têm-se descrito casos de pacientes com cardite assintomática (subclínica) que se apresentam sem sopro cardíaco, porém com alteração ecocardiográfica.
A cardite pode manifestar-se até à sexta semana de evolução do surto agudo, e casos com resultados de marcadores inflamatórios de fase aguda elevados devem ser acompanhados semanalmente durante esse período. Sopro cardíaco durante a fase aguda não indica lesão valvular permanente, e em 60% dos casos regride.
Nos casos de miocardite ou pericardite isoladas, sem compromisso endocárdico, outros diagnósticos diferenciais devem ser considerados.
Coreia de Sydenham
Esta manifestação ocorre mais frequentemente no sexo feminino. A sua frequência oscila entre 10 e 30%. Ela é caracterizada por labilidade emocional, fraqueza muscular e, posteriormente, movimentos involuntários e incoordenados. Todos os músculos podem ser afectados; porém os movimentos das mãos, braços, pés e pernas, além de lábios, língua e face, são mais evidentes. Dificuldades na fala e na escrita podem estar presentes. Os movimentos coreicos são geralmente bilaterais, diminuem com o repouso e desaparecem com o sono. Transtornos neuropsiquiátricos ocorrem como sequela da coreia e incluem distúrbios obsessivo-compulsivos, depressão, tiques e dificuldade de concentração.
Embora a coreia seja descrita como uma manifestação isolada, ela está associada à cardite ou à artrite em metade dos casos. A coreia é uma manifestação tardia da FR, e, por esse motivo, quando se apresenta isolada, a demonstração laboratorial de actividade inflamatória e os sinais de infecção estreptocócica recente estão ausentes.
Surtos recorrentes de FR que apresentaram coreia no primeiro surto, costumam manifestar-se com coreia.
Nódulos subcutâneos
Trata-se duma manifestação clínica rara, que ocorre em cerca de 3 a 10% dos casos e geralmente está associada à cardite. Os nódulos são arredondados, móveis, indolores e presentes nas superfícies de extensão das articulações, principalmente em cotovelos, joelhos e tornozelos. (Figura 1)
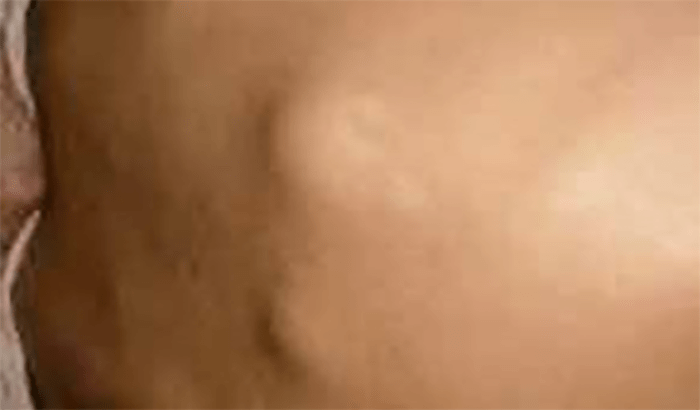
FIGURA 1. Nódulos subcutâneos no contexto de FR
Eritema marginado
É também uma manifestação rara e associada à cardite. Caracteriza-se por lesões cutâneas não pruriginosas, com bordo elevado e hiperemiado, e palidez central, no tronco e raiz proximal dos membros. (Figura 2)
Outras manifestações incluem febre, artralgia, dor abdominal e epistaxe.
Exames complementares
Embora os resultados dos exames complementares não sejam específicos, eles são auxiliares no diagnóstico da infecção estreptocócica recente, na avaliação da actividade inflamatória, e no diagnóstico diferencial de outras causas de artrite aguda como a leucemia e as hemoglobinopatias.
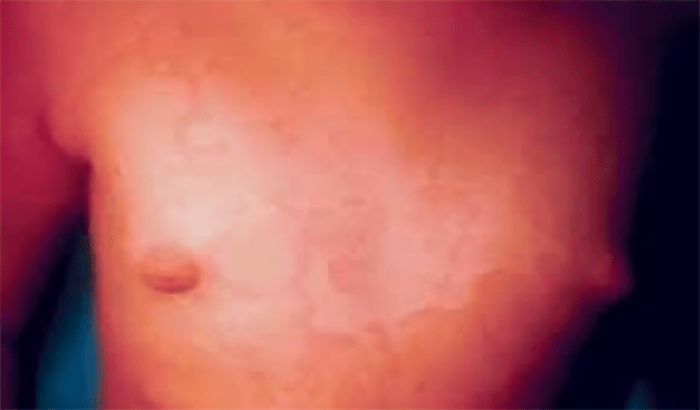
FIGURA 2. Eritema marginado no contexto de FR
O hemograma pode ser normal ou apresentar anemia ligeira e/ou leucocitose com neutrofilia. A presença de linfocitose persistente ou anemia importante torna necessário o diagnóstico diferencial com leucemia. Tanto a velocidade de sedimentação (VS) como a proteína C reactiva (PCR) estão alteradas desde o início do surto agudo e assim permanecem até à segunda ou terceira semana. Estes reagentes de fase aguda são influenciados pelo uso de anti-inflamatórios. Valores muito elevados de VS são sugestivos de cardite. A a-1 glicoproteína ácida e a a-2 globulina elevam-se mais tardiamente e permanecem alteradas durante todo o surto agudo, sendo assim os parâmetros mais adequados para a avaliação da actividade da FR, embora influenciados pelo uso de AINE.
O método de excelência padrão ouro para detecção do Streptococcus pyogenes e diagnóstico da infecção estreptocócica é a cultura da orofaringe. Entretanto, na vigência da FR, a sua sensibilidade diminui para 15 a 20% devido ao período de latência entre a infecção estreptocócica e a doença, e também ao uso prévio de antibióticos. Teste rápido para detecção de antigénio estreptocócico através de material obtido da orofaringe (tipo Phadirect®) também tem uma sensibilidade baixa, além de alto custo. Por outro lado, nem as culturas nem os testes rápidos para detecção de antigénio estreptocócico podem distinguir entre a infecção aguda estreptocócica e o portador de estreptococo sem doença. Portanto, testes serológicos para anticorpos estreptocócicos (anti-estreptolisina O e anti-desoxirribonuclease B) são essenciais e devem ser realizados para todos os pacientes com suspeita de FR.
Títulos elevados de anti-estreptolisina O (TASO) ou aumentos de título em doseamentos seriados com intervalo de 15 dias comprovam a infecção estreptocócica recente. É importante salientar que cerca de 20% dos pacientes não apresentam elevação de valores deste anticorpo na fase aguda; os valores de normalidade são variáveis e dependentes da região geográfica.
O ecocardiograma tornou-se nos últimos anos, o exame de excelência para o diagnóstico de doença cardíaca. O ecocardiograma doppler colorido é útil na avaliação da função miocárdica, no diagnóstico da doença valvular, e na pericardite.
Achados ecocardiográficos de lesões valvulares na ausência de manifestações clínicas de cardite, têm sido descritos por vários autores. Em estudo prospectivo e cego realizado por nós em 56 pacientes com FR, observámos uma frequência de 19,6% de cardite subclínica e persistência das lesões em 72% dos pacientes.
A radiografia de tórax e o electrocardiograma evidenciam fraca sensibilidade, estando presentes alterações em apenas 30% dos casos de cardite reumática.
Diagnóstico
Não existe nenhum sinal, sintoma ou exame laboratorial patognomónico de FR. O diagnóstico de certeza pode ser difícil devido à variabilidade das manifestações clínicas. A este propósito são recordados os critérios de Jones, revistos em 2015 (Quadro 1). A partir de 1992, estes critérios têm sido considerados apenas para o primeiro surto.
QUADRO 1 – Critérios de Jones modificados (revistos em 2015)
| A. Para todos os pacientes com evidência de infecção prévia por Streptococcus do grupo A | |||
Diagnóstico: Febre reumática inicial – dois critérios major ou um major e dois minor | |||
| B. Critérios Major | |||
| |||
| C. Critérios Minor | |||
Velocidade de sedimentação (VS) ≥ 60 mm/hora e/ou PCR ≥ 3 mg/dL; VS ≥ 60 mm/hora e/ou PCR ≥ 3 mg/dL | |||
É importante salientar que nem todos os pacientes preenchem os critérios de diagnóstico. Na presença de coreia isolada ou cardite, o diagnóstico de FR poderá ser feito sem preencher os outros critérios de Jones.
Apresentações incomuns da FR aguda com manifestações clínicas muito variadas que não preenchem os critérios de Jones são responsáveis por erros e atraso no diagnóstico. Seria importante mudar o conceito da “artrite reumática”, para incluir as formas atípicas de artrite; o ecocardiograma, se utilizado com critério, constitui método preciso para distinguir a lesão valvular patológica da fisiológica e, portanto, para o diagnóstico da cardite subclínica; a evidência da infecção estreptocócica não é sempre possível, e por esta razão, deveria ser considerada como uma condição importante para o diagnóstico, mas não como um critério adicional obrigatório.
Oligo ou poliartrite na ausência de outras manifestações major da FR obrigam ao diagnóstico diferencial com outras artrites agudas. Artrite séptica, outras artrites reactivas, doenças do colagénio, leucemia linfóide aguda, outras neo- plasias e anemia de células falciformes devem ser consideradas.
Pericardite vírica ou tuberculosa, miocardite vírica, endocardite bacteriana, quadro clínico acompanhado de sopro inocente, doença cardíaca congénita e doenças do colagénio, como lúpus eritematoso sistémico ou artrite idiopática juvenil, devem ser excluídos nos casos de cardite.
Apesar de a coreia ser muito sugestiva de FR, quando ela se apresenta como manifestação isolada há necessidade de excluir patologias como encefalite vírica, tiques, hiperactividade, lúpus eritematoso sistémico e síndroma antifosfolípidos, além de tumor cerebral.
Prevenção primária
O tratamento da FR consiste na eliminação do Streptococcus pyogenes (prevenção primária), no tratamento da cardite, da artrite e da coreia, e na prevenção secundária da infecção recorrente.
A prevenção primária deve ser iniciada até ao nono dia de infecção da orofaringe, para evitar o ataque inicial da FR. O estreptococo pode ser eliminado com uma injeção intramuscular única de penicilina G benzatínica na dose de 600.000 Unidades para doentes com menos de 20 kg e de 1.200.000 Unidades para aqueles com ≥ 20kg. Nos raros casos em que se verifica alergia à penicilina, os antibióticos de escolha são a eritromicina (30 a 40 mg/kg/dia) dividida em 4 doses durante 10 dias ou a azitromicina durante 5 dias. Antibióticos por via oral são menos eficazes, devido à baixa adesão ao tratamento e também à variação na absorção. É importante salientar que as sulfamidas não são eficazes na prevenção primária.
O uso de antibióticos não é necessário para portadores sãos do estreptococo; com efeito, os referidos portadores, não disseminam o microrganismo para os seus contactos, havendo escasso risco de surgir FR.
A amigdalectomia não é eficaz na redução da incidência da FR, e não está recomendada na prevenção primária da FR. Ela não altera a evolução da doença assim como a frequência de primeiro surto ou recorrências.
Tratamento
A cardite é tratada com corticosteróides (1 a 2 mg/kg/dia de prednisona, em dose fraccionada na primeira semana e depois uma vez por dia). Essa dose deve ser mantida por duas a três semanas até à melhoria clínica e normalização dos resultados das provas inflamatórias, e reduzida lentamente nas duas semanas seguintes. Diuréticos, inibidores da enzima conversora da angiotensina e digitálicos são usados no tratamento da insuficiência cardíaca. Em pacientes com cardite é recomendado o repouso durante pelo menos quatro semanas.
Para o tratamento da artrite é recomendado o uso do ácido acetilsalicílico em doses de 80 a 100 mg/kg/dia (máximo de 3 gramas/dia), pela sua eficácia e baixo custo. Logo que os resultados das provas inflamatórias normalizam, a dose deve ser reduzida até completar quatro a oito semanas de tratamento. Naproxeno ou outros AINE também podem ser usados. Para pacientes com cardite associada, o tratamento com corticosteróides é suficiente.
Para o tratamento da coreia de Sydenham é recomendado o haloperidol (dose inicial de 1 a 2 mg/dia até o máximo de 4 a 5 mg/dia), ácido valpróico (30 a 40 mg/kg/dia) ou pimozida (1 a 6 mg/dia) com redução gradual da dose durante meses após o desaparecimento dos sintomas. Deve-se ter cuidado especial com os efeitos adversos destes medicamentos.
Prevenção secundária
A prevenção secundária é realizada com penicilina G benzatínica nas mesmas doses que para a prevenção primária. O intervalo recomendado entre as doses é quatro semanas, embora nas populações de alto risco, a penicilina deva ser dada a cada 3 semanas.
Doentes com FR sem cardite devem ser submetidos a prevenção até os 21 anos de idade, ou no mínimo por 5 anos após o último surto. Doentes com cardite, porém sem sequelas, devem ser submetidos a prevenção até os 25 anos ou, no mínimo, por um período de 10 anos. Nos casos de envolvimento da válvula mitral e da aórtica, a referida prevenção deve ser mantida por tempo indeterminado.
Os doentes em que estão indicados procedimentos dentários e cirurgias devem receber adicionalmente amoxicilina.
A alergia à penicilina é uma condição rara, especialmente em crianças abaixo dos 12 anos de idade. Nestes casos é recomendada a sulfadiazina de uso diário em doses de 500 mg/dia para crianças até 25 kg e 1 g/dia para aquelas com 25 kg ou mais; em alternativa o sulfisoxazol: 120 mg/kg/dia.
Nota: Têm sido desenvolvidas vacinas para uso em indivíduos geneticamente susceptíveis. As vacinas mais promissoras são as baseadas na proteína M. Foi desenvolvida uma nova vacina que contém péptidos N-terminal de antigénios estreptocócicos e proteína M de 26 serótipos reumatogénicos que não evidenciou reumatogenicidade em indivíduos voluntários. Sucesso no desenvolvimento de vacinas poderá ser alcançado nos próximos anos.
GLOSSÁRIO
Prevenção primária > Conjunto de meios médicos e médico-sociais para salvaguardar a saúde dos indivíduos sãos e evitar a doença.
Prevenção secundária > Para impedir o agravamento da doença.
Prevenção terciária > Para evitar sequelas da doença já estabelecida e permitir reinserção social do doente.
Muitas vezes emprega-se o termo prevenção como sinónimo de profilaxia. De acordo com os peritos da linguagem biomédica deve utilizar-se o termo “prevenção” quando se aplica a acção (por exemplo estilo de vida saudável); e o termo profilaxia quando se refere a substância (por ex. penicilina ou outro fármaco) – penicilina profiláctica.
BIBLIOGRAFIA
American Medical Association. Jones criteria updated 1992. JAMA 1992; 268: 2069-2073
Asbahr F, Garvey MA, Snider LA, Zanetta DM, Elkis H, Swedo SE. Obsessive-compulsive symptoms among patients with Sydenham chorea. Biol Psych 2005; 57: 1073-1076
Burke RJ, Chang C. Diagnostic criteria of acute rheumatic fever. Autoimmun Rev 2014; 13(4-5): 503-507
Caldas AM, Terreri MT, Moisés VA, Silva CM, Carvalho AC, Hilário MO. The case for utilizing more strict quantitative Doppler echocardiographic criterions for diagnosis of sub-clinical rheumatic carditis. Cardiol Young 2007; 17: 42-47
Caldas AM, Terreri MT, Moisés VA, et al. What is the true frequency of carditis in acute rheumatic fever? A prospective clinical and Doppler blind study of 56 children with up to 60 months of follow-up evaluation. Pediatr Cardiol 2008; 29:: 1048-1053
Dale JB. Group A streptococcal vaccines. Pediatr Ann 1998; 27: 301-308
Faustino PC, Terreri MT, Rocha AJ, Zappitelli MC, Lederman HM, Hilário, MO. Clinical, laboratory, psychiatric and magnetic resonance findings in patients with Sydenham chorea. Neuroradiol 2003; 45: 456-462
Ferrieri P. Proceedings of the Jones criteria workshop. Circulation 2002; 106: 2521-2523
Figueroa FE, Fernandez MS, Valdes P, et al. Prospective comparison of clinical and echocardiographic diagnosis of rheumatic carditis: long term follow up of patients with subclinical disease. Heart 2001; 85: 407-410
Gerber MA, Baltimore RS, Eaton CB, et al. American Heart Association. Prevention of rheumatic fever and diagnosis and treatment of acute streptococcal pharyngitis. Circulation 2009; 119: 1541-1551
Gewitz MH, et al. Revision of the Jones criteria for the diagnosis of acute rheumatic fever in the era of Doppler echocardiography. A scientific statement from the American Heart Association. Circulation 2015; 131: 1806-1818
Goldman L, Schafer AI (eds). Goldman-Cecil Medicine. Philadelphia: Elsevier Saunders, 2016
Hilário MOE, Andrade JL, Gasparian AB, Carvalho AC Andrade CT, Len CA. The value of the echocardiography in the diagnosis and follow-up of rheumatic carditis in children and adolescents: a two-year prospective study. J Rheumatol 2000; 27: 1082-1086
Jones TD. The diagnosis of rheumatic fever. J Am Med Assoc. 1944; 126: 481-484
Kliegman RM, St Geme JW, Blum NJ, Shah SS, Tasker RC, Wilson KM (eds). Nelson Textbook of Pediatrics. Philadelphia: Elsevier, 2020
Kline MW, Blaney SM, Giardino AP, Orange JS, Penny DJ, Schutze GE, Shekerdemien LS (eds). Rudolph’s Pediatrics. New York: Mc Graw Hill Education, 2018
Kumar RK, Tandon R. Rheumatic fever & rheumatic heart disease: the last 50 years. Indian J Med Res 2013; 137(4): 643-658
Langlois DM, Andreae M. Group A streptococcal infections. Pediatr Rev 2011; 32: 423-430
Maia DP, Teixeira AL, Cunningham CQ, Cardoso F. Obsessive compulsive behavior, hyperactivity, and attention deficit disorder in Sydenham chorea. Neurol 2005; 64: 1799-1801
McNeil SA, Halperin SA, Langley JM, et al. Safety and immunogenicity of 26-valent group A Streptococcus vaccine in healthy adult volunteers. Clin Infect Dis 2005; 41: 1114-1122
Moro M, Málaga S, Madero L (eds). Cruz Tratado de Pediatria. Madrid: Panamericana, 2015
Mota CCC, Meira ZMA, Nicoli R. Rheumatic fever prevention program: long-term evolution and outcomes. Front Pediatr 06 January 2015 | https://doi.org/10.3389/fped.2014.00141
Pirinccioglu AG, Alyan O, Akin A, et al. Oxidative stress parameters in children with acute rheumatic fever Pediatr Intern 2019; (2019) 61, 962-966 doi: 10.1111/ped.13983
Roberts K, Colquhoun S, Steer A, Remenyi B, Carapetis J. Screening for rheumatic heart disease: current approaches and controversies. Nat Rev Cardiol 2013; 10: 49-58
Ronchezel MV, Hilário MO, Forleo LHA, et al. The use of haloperidol and valproate in children with Sydenham chorea. Indian Pediatr 1998; 35: 1215-1218
Tani LY, Veasy LG, Minich LL, Shaddy RE. Rheumatic fever in children younger than 5 years: is the presentation different? Pediatrics 2003; 112: 1065-1068
Teixeira J, Meira FC, Maia DP, Cunningham MC, — Cardoso F. Migraine headache in patients with Sydenham chorea. Cephalalgia 2004; 25: 542-544
Terreri MT, Ferraz MB, Goldenberg J, Len CA, Hilário MO. Resource utilization and cost of Rheumatic Fever. J Rheumatol 2001; 28: 1394-1397
Terreri MT, Hilário MOE. Diagnóstico clínico da febre reumática: os critérios de Jones continuam adequados? Rev Soc Cardiol Estado de São Paulo 2005; 1: 28-33
Vasconcelos JTS, et al. Livro da Sociedade Brasileira de Reumatologia. 1ª ed. Barueri: Manole, 2019.
Wilson N. Secondary prophylaxis for rheumatic fever: simple concepts, difficult delivery. World J Pediatr Congenit Heart Surg 2013; 4: 380-384
Wilson NJ, Neutze JM. Echocardiographic diagnosis of sub-clinical carditis in acute rheumatic fever. Int J Cardiol 1995; 50: 1-6
World Health Statistical Annual 1990-2000. Geneva, World Health Organization
Zühlke L, Mayosi BM. Echocardiography screening for subclinical rheumatic heart disease remains a research tool pending studies of impact on prognosis. Curr Cardiol Rep 2013; 15: 343