Definição e importância do problema
O refluxo vésico-ureteral (RVU) consiste no retorno da urina vesical para o uréter, isto é, no sentido contrário ao normal, por falência do mecanismo valvular que existe ao nível da junção ureterovesical.
O chamado RVU simples, de características não patológicas, é a situação urológica mais frequente com uma prevalência variando entre 0,4% e 1,8% em função do sexo, raça e idade. No lactente a incidência é cerca de 0,1-0,2%. No recém-nascido com dilatação piélica existe risco aumentado de RVU em 10-40% dos casos. Na idade escolar é cinco vezes mais frequente no sexo feminino.
O RVU patológico, a causa mais frequente de infecção urinária recorrente (cerca de 30%), associa-se frequentemente a anomalias congénitas do tracto urinário e a degradação progressiva da função renal, com desenvolvimento de hipertensão arterial (HTA), sobretudo na adolescência.
Etiopatogénese
O RVU primário é uma situação geneticamente determinada; havendo antecedentes familiares, a probabilidade de surgimento é 20-50 vezes maior. Cerca de 35% dos familiares em 1º grau de crianças afectadas têm a mesma patologia. As formas familiares têm transmissão autossómica dominante, por vezes relacionadas com mutações do gene UPK3A.
O fluxo urinário retrógrado pode atingir o bacinete, com uma prevalência de 50% no recém-nascido de termo. Desta população fazem parte dois subtipos: – benigno, que cura espontaneamente até aos 18 meses; – patológico, que pode cursar com infecções recorrentes, podendo ser isolado, ou associar-se a fácies sindromática, hipodisplasia renal principalmente no rapaz, e a duplicidade pielo-ureteral (polo inferior) e inserção ureteral ectópica vesical no sexo feminino.
A natureza do RVU deriva da manutenção da abertura do ostium ureteral, devida a uma conformação anómala do mesmo, ou de localização ectópica supratrigonal do mesmo, originando uma diminuição do comprimento do trajecto transvesical do uréter; como resultado de tais anomalias, surge falência do mecanismo valvular fisiológico que se opõe à deslocação retrógrada da urina.
As perturbações da função coordenada entre o detrusor e o esfíncter (não sinergia detrusor-esfincteriana), pode também propiciar um aumento de pressão intravesical e originar o estabelecimento de RVU.
Outras situações associadas a anomalias congénitas ao nível da junção ureterovesical explicam outras formas de RVU primário: duplicação ureteral, ureterocele com duplicação, ectopia ureteral, divertículo ureteral.
As formas de RVU secundário devem-se, em geral, a pressão intravesical aumentada, processos inflamatórios da bexiga ou a procedimentos cirúrgicos afectando a junção ureterovesical. (Quadro 1)
QUADRO 1 – Tipos e causas de RVU
| Tipo | Causa |
| Primário | Incompetência congénita do mecanismo valvular da junção vesicoureteral |
| Primário associado a anomalias congénitas ao nível da junção vesicoureteral | Duplicação ureteral Ureterocele com duplicação Uréter ectópico Divertículo paraureteral |
| Secundária a pressão intravesical aumentada | Megauréter com RVU Bexiga neuropática Disfunção de bexiga (não neuropática) Obstrução da junção vesicouretral |
| Secundário a processos inflamatórios | Cistite bacteriana Litíase vesical Corpo estranho |
| Secundária a intervenção cirúrgica ao nível da junção ureterovesical | Status pós-intervenção |
A situação de megauréter associado a RVU merece uma menção especial. Esta anomalia congénita (dilatação extrema do uréter, geralmente associada à dilatação do bacinete) em oposição ao RVU simples, tem frequentemente expressão pré-natal, e encontra-se associada a degradação renal progressiva. Está dependente de um aumento de pressão intravesical devido a obstrução mecânica ao esvaziamento da bexiga (válvulas da uretra posterior/VUP ou a perturbações da função detrusor-esfíncter (contracções não inibidas do detrusor ou não sinergia do detrusor-dissinergia). O megauréter refluxivo está também presente na síndroma prune-belly.
Classificação
De acordo com o International Reflux Study Committee, o RVU classifica-se em cinco graus (G) de I a V, de envolvimento crescente. Também se pode classificar o RVU de acordo com a localização anatómica da inserção ureterovesical e a conformação dos ostia ureterais.
A Figura 1 esquematiza o padrão morfológico dos graus I, III e V.
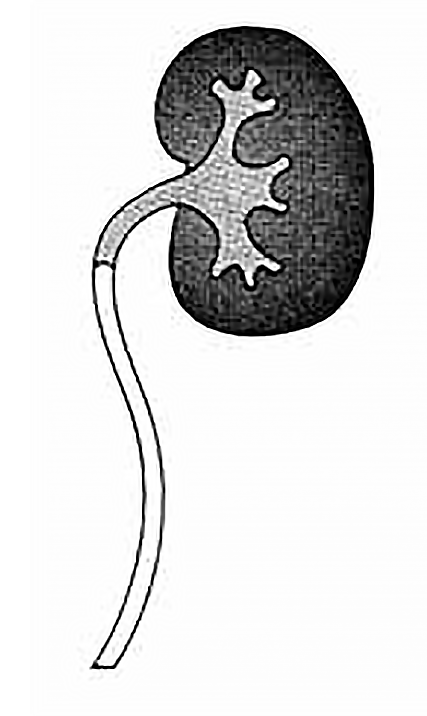
Ligeiro
Grau I
Refluxo atingindo
apenas o uréter
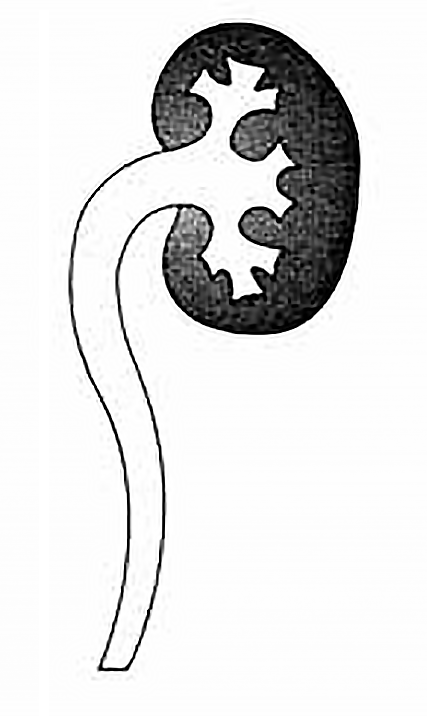
Moderado
Grau III
Moderada dilatação
do uréter e bacinete

Grave
Grau V
Grande dilatação do
uréter, bacinete e cálice
FIGURA 1. Graus de RVU
Pormenorizando: nos graus I e II não há dilatação do uréter; no grau II a urina atinge o bacinete e cálices; no grau IV verifica-se dilatação franca do uréter, bacinete e cálices; o grau V corresponde a um refluxo maciço com tortuosidade e perda da impressão papilar.
Manifestações clínicas e diagnóstico
O RVU gera um quadro de nefro-uropatia de refluxo, intimamente relacionado com a existência de infecção urinária (ver capítulo sobre infecção urinária). De salientar que a cronicidade desta situação patológica pode originar cicatrizes renais (CR) com degradação progressiva da função renal, predispondo a HTA.
O diagnóstico do RVU é feito por cistouretrografia miccional ou gamacistografia isotópica. A primeira permite uma melhor caracterização da uretra e a classificação mais precisa do grau de refluxo (graus I a V); a segunda, uma maior sensibilidade para a detecção de refluxo intermitente.
Importa igualmente proceder ao estudo de marcadores da função tubular renal, tais como capacidade de concentração urinária e avaliação da excreção urinária de acetilglucosaminidase (NAG) antes da cistouretrografia miccional na perspectiva de avaliar a gravidade do RVU. (ver adiante)
Indicação cirúrgica e terapêutica operatória
Os casos de RVU de G-I ou G-II apresentam uma resolução espontânea em cerca de 80% dos doentes, não sendo necessário proceder a intervenção cirúrgica correctiva.
A indicação operatória formal está reservada para os casos de RVU G-IV e G-V, em que não se verifica remissão espontânea.
Nos casos de RVU G-III, a opção cirúrgica coloca-se se não houver sucesso de terapêutica médica supressora, se se verificar gravidade progressiva, ou se surgirem cicatrizes renais pós-infecciosas.
A terapêutica cirúrgica baseia-se na criação de um ostium ureteral competente e no desenvolvimento de um túnel submucoso vesical, aumentando o trajecto ureteral transvesical, com uma relação entre o comprimento do túnel submucoso e do diâmetro do uréter de 4-5/1, favorecendo, assim, os mecanismos antirrefluxo.
Actualmente, pode optar-se por uma correcção por meio de uma injecção por cistoscopia para implante de material exógeno (teflon; copolímero de ácido hialurónico; hidroxiapatite) junto do ostium ureteral, criando um obstáculo físico ao refluxo. Esta técnica minimamente invasiva e já praticada no Hospital Dona Estefânia, está a ter uma aceitação cada vez maior, nomedamente nos refluxos de menor gravidade, permitindo uma rápida resolução do problema e obviando a necessidade de realizar cirurgia formal.
A indicação operatória no caso de síndroma de megauréter com refluxo é sobreponível à descrita no RVU simples. Deverá corrigir-se previamente a disfunção vesical ou a obstrução à drenagem vesical. A terapêutica cirúrgica consiste na reimplantação ureteral de acordo com os princípios enunciados anteriormente e com recurso a eventual remodelação (redução do calibre) da porção terminal do uréter.
A Figura 2 mostra o padrão obtido por cistouretrografia miccional (RVU de grau III). A Figura 3 mostra imagem de megauréter utilizando a mesma técnica.
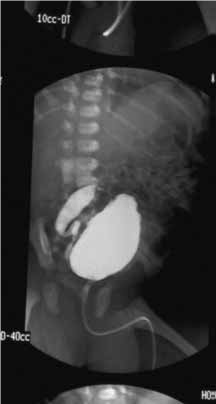
A
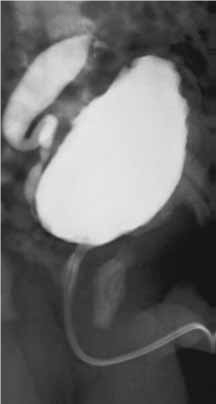
B
FIGURA 2. A – RVU de grau III; B – RVU de grau III (pormenor) – imagem contrastada de bexiga e uréter. (NIHDE)
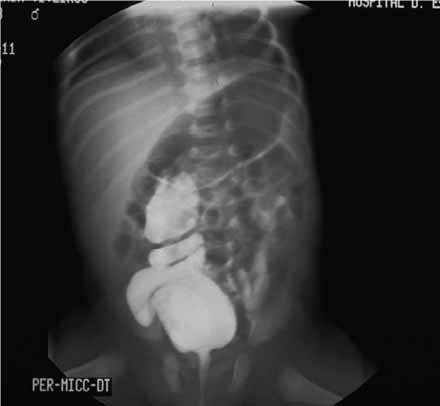
FIGURA 3. Megauréter demonstrado por cistouretrografia miccional. (NIHDE)
Complicações pós-operatórias
A complicação cirúrgica mais frequente é o insucesso da intervenção cirúrgica ou do implante de material exógeno, permanecendo o RVU. Poderá também originar-se uma obstrução ureteral: por uma reimplantação demasiado competente, ou por trajecto ureteral transvesical excessivamente longo e de trajecto anómalo.
Seguimento
O seguimento desta situação implica a manutenção do esquema de profilaxia antimicrobiana até ao sexto mês pós-operatório, data em que deverá ser realizada uma cistouretrografia de controlo com o objectivo de excluir a persistência de RVU. A gravidade do RVU é estimada em cerca de 10% dos casos.
Sobre a profilaxia antimicrobiana da infecção urinária existe controvérsia.
No caso da síndroma do megauréter (RVU secundário) há a salientar que as imagens ecográficas de dilatação ureteral se mantêm no seu trajecto lombar e pélvico, apesar do sucesso da terapêutica cirúrgica.
Prognóstico
O prognóstico global desta patologia depende do status inicial da função renal e da presença de cicatrizes renais pré-operatórias. O sucesso da terapêutica cirúrgica anti-refluxo permite evitar o agravamento da função renal por prevenção da nefropatia motivada pelas cicatrizes renais progressivas. Assim, o prognóstico é bom, descrevendo-se desparecimento de RVU em cerca de 95% a 97% dos casos.
O prognóstico nos casos de síndroma do megauréter com RVU secundário depende da natureza etiológica do megauréter.
No caso particular de síndroma de Mitchel, também denominada síndroma Válvula-Bexiga-Rim (megauréter refluxivo bilateral de natureza congénita e de expressão pré-natal devido à existência de válvulas da uretra posterior/VUP, coexistindo com displasia renal bilateral de causa refluxiva), o prognóstico não é favorável, devido a insuficiência renal progressiva.
De acordo com estudos recentes sobre marcadores da função tubular renal, é sugerido proceder à avaliação da capacidade de concentração renal e da excreção urinária da acetilglucosaminidase (NAG) para rastreio de RVU grave antes de proceder à cistouretrografia miccional.
BIBLIOGRAFIA
Afshar K, Papanikolaou F, Malek R, et al. Vesicoureteral reflux and complete ureteral duplication. Conservative or surgical management? J Urol 2005; 173: 1725-1727
Al-Sayyad AJ, Pike JG, Leonard MP. Can prophylactic antibiotics safely be discontimed in children with vesicoureteral reflux? J Urol 2005; 174: 1587-1589
Braga LH, Mijovic H, Farrokhyar F, Pemberton J, DeMaria J, Lorenzo AJ. Antibiotic prophylaxis for urinary tract infections in antenatal hydronephrosis. Pediatrics 2013;131: e251-261
Braga LH, Farrokhyar F, D’Cruz J, Pemberton J, Lorenzo AJ. Risk factors for febrile urinary tract infection in children with prenatal hydronephrosis: a prospective study. J Urol 2015 Mar 23. pii: S0022-5347(14)04772-7. doi: 10.1016/j.juro.2014.10.091
Capozza N, Gulia C, Heidari Bateni Z, et al. Vesicoureteral reflux in infants: what do we know about the gender prevalence by age? Eur Rev Med Pharmacol Sci 2017; 21: 5321-5329
Elder JS. Imaging for vesicoureteral reflux – Is there a better way? J Urol 2005; 74: 7-8
Fanos V, Cataldi L. Antibiotics or surgery for vesicoureteric reflux in children. Lancet 2004; 364: 1720-1722
García-Nieto V, García-Rodríguez VE. Renal tubular markers as screening tools for severe vesicoureteral reflux. Eur J Pediatr 2019; 178: 525-531
Gimpel C, Masioniene L, Djakovic N, et al. Complications and long-term outcome of primary obstructive megaureter in childhood. Pediatr Nephrol 2010; 25: 1679-1686
Herz D, Merguerian P, McQuiston L. Continuous antibiotic prophylaxis reduces the risk of febrile UTI in children with asymptomatic antenatal hydronephrosis with either ureteral dilation, high-grade vesicoureteral reflux, or ureterovesical junction obstruction. J Pediatr Urol 2014; 10: 650-654
Hong YK, Lee JH. Evaluation and management of antenatal hydronephrosis. Child Kidney Dis 2015; 19: 8-13
Hunziker M, Kutasy B, D’Asta F, et al. Urinary tract anomalies associated with high grade primary vesicoureteral reflux. Pediatr Surg Int 2012; 28: 201-204
Ismaili K, Hall M, Piepez A, et al. Primary vesicoureteral refleux detached in neonates with a hystory of fetal renal pelvis dilation – A prospective clinical and imaging study. J Pediatr 2006; 148: 222-227
Kliegman RM, StGeme JW, et al (eds). Nelson Textbook of Pediatrics. Philadelphia: Elsevier, 2020
Leroy S, Fernandez-Lopez A, Nikfar R, et al. Association of procalcitonin with acute pyelonephritis and renal scars in pediatric UTI. Pediatrics 2013; 131: 870-879
Mami C, Palmara A, Paolata A, et al. Outcome and management of isolated severe renal pelvis dilatation detected at post-natal screening. Pediatr Nephrol 2010; 25: 2093-2097
Matto TK, Chesney RW, Greenfiel SP, Hoberman A, et al. Renal scarring in the randomized intervention for children with vesicoureteral reflux (RIVUR) trial. Clin J Am Soc Nephrol 2016; 11: 54-61
Matto TK, Chesney RW, Greenfiel SP, Hoberman A, et al. Antimicrobial prophylaxis for children with vesicoureteral reflux. N Engl J Med 2014; 370: 2367-2376
Moro M, Málaga S, Madero L (eds). Cruz Tratado de Pediatria. Madrid: Panamericana, 2015
Thompson M, Simon SD, Sharma V, et al. Timing of follow-up cystourethrogram in children with primary vesicoureteral reflux. Development and application of a clinical algorithm. Pediatrics 2005; 115: 426-434
Vasconcelos MA, Silva ACS. A clinical predictive model of chronic kidney disease in children with posterior urethral valves. Pediatr Nephrol 2019; 34: 283-294
Venhola M, Huttunen MP, Uhari M. Meta-analysis of vesicoureteral reflux and uriniary tract infection in children. Scand J Urol Nephrol 2006; 40: 98-102
Yamaçake KGR, Nguyen HT. Current management of antenatal hydronephrosis. Pediatr Nephrol 2013; 28: 237-243